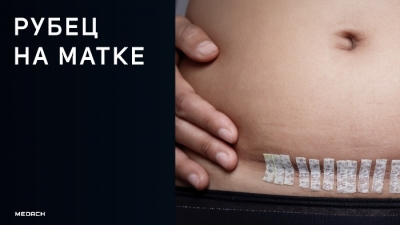
Новости
На протяжении последних лет частота операций кесарева сечения (КС) неустанно растет. Это обусловлено в основном расширением круга показаний к проведению операции — как в интересах матери, так и в интересах плода. Еще в начале XX века врачи следовали правилу: «Однажды кесарево сечение — всегда кесарево сечение». Подобная позиция иногда встречается и сегодня, в ее основе лежат два момента: во-первых, процесс родов с риском разрыва матки представляет собой опасность как для матери, так и для плода, и, во-вторых, плановая операция кесарева сечения в большинстве случаев рассматривается как фактически безопасная операция (хотя нельзя не сделать оговорку о том, что эта безопасность тоже весьма условна).
Вместе с тем многие практикующие врачи не исключают возможности ведения родов у беременной с рубцом на матке через естественные родовые пути. Целесообразность такой тактики широко обсуждается, но до сих пор так и не выработалось общее понимание многих ее аспектов и не были введены единые критерии для ее применения. Факт наличия рубца на матке обозначается на всех этапах — от планирования беременности до послеродового периода. Подобная настороженность вызвана возможными осложнениями, самым грозным из которых является разрыв матки по рубцу. Задачей акушера в такой ситуации является объективная оценка состояния беременной, принятие решения об оптимальном сроке родоразрешения и тактике ведения родов.
Для оценки общей картины в первую очередь интересны данные о предшествующих беременностях: их течение, срок родоразрешения, наличие осложнений, непосредственные показания к оперативному вмешательству. Также учитывается настрой женщины и ее желание или нежелание рожать самостоятельно. Важна давность беременности, закончившейся операцией кесарева сечения, поскольку «возраст» рубца коррелирует со степенью его состоятельности: для формирования зрелой соединительной ткани рубца необходимо от 8 до 12 месяцев, а восстановление морфофункциональной полноценности миометрия происходит через 1–2 года. Наиболее благоприятным промежутком времени от операции до следующих родов считается промежуток от 2 до 5 лет.
Чаще всего роды через естественные родовые пути проходят успешно, если предшествующая операция была выполнена по тазовому предлежанию плода (частота КС при тазовом предлежании составляет от 60–70 до 90 %). Факторы, позволяющие рассматривать возможность естественных родов у беременной с рубцом на матке, включают в себя прошлые операции КС по анатомическому несоответствию и случаи, когда роды происходят у повторнородящей женщины, уже имеющей естественные роды в анамнезе. Определенное внимание отводится технике выполнения прошлой операции — наиболее часто КС выполняется путем разреза в нижнем сегменте матки (НСМ), поскольку при доношенном сроке беременности он полностью развернут и является наиболее тонким местом стенки матки, при этом хорошо кровоснабжается, что создает благоприятные условия для формирования полноценного соединительнотканного рубца. Однако по-прежнему встречаются вертикальные разрезы (корпоральное кесарево сечение) или перевернутый Т-образный разрез. Последние два типа выполнения сечения матки более предрасполагают к молниеносному, так называемому «взрывному» разрыву матки. После поперечного сечения матки в нижнем сегменте чаще встречаются «тихие» неполные разрывы, которые в большинстве своем становятся случайной находкой (0,5–2 % случаев среди плановых операций).
При составлении плана родов важен срок родоразрешения — в его определении большую роль играет не только непосредственный срок беременности, но и биофизический профиль плода. Как правило, предпочтительнее роды на сроках 37–39 недель, а тенденция к перенашиванию беременности и вовсе недопустима в связи с тем, что растущий плод растягивает матку и чрезмерная нагрузка на рубец может привести к его расхождению.
Основным критерием при решении вопроса о сроке и порядке родоразрешения женщины с рубцом на матке является состоятельность имеющегося рубца. Несостоятельность рубца на матке в структуре показаний к повторному кесареву сечению составляет свыше 30 %. Существует несколько методов определения состоятельности рубца, однако единого мнения по их трактовке нет, также как и не найдено универсального и достоверного способа, позволяющего отследить динамику изменений рубца в течение беременности и определить его запас прочности. Каждый существующий метод исследования зачастую является малоинформативным при рассмотрении его результатов отдельно от других, при этом четкая корреляция между результатами различных диагностических методов отсутствует.
В течение беременности для оценки состояния рубца матки наиболее часто применяется ультразвуковое исследование, в ходе которого определяется эхоструктура и толщина рубца на всем протяжении, наличие кровотока в нем. К ультразвуковым маркерам несостоятельности рубца относят визуализацию дефекта миометрия в проекции рубца в виде «ниш» со стороны полости матки и обнаружение признаков некроза миометрия. Отсутствие кровотока в рубце служит неблагоприятным признаком в пользу несостоятельности рубца или его неполной состоятельности. По данным различных авторов, толщина рубца, при которой его можно назвать состоятельным, колеблется от 2 до 4–5 мм (при доношенном сроке), при этом учитывается равномерность его толщины на всем протяжении — то есть тонкий, но имеющий одинаковую на всем протяжении толщину рубец считается более надежным.
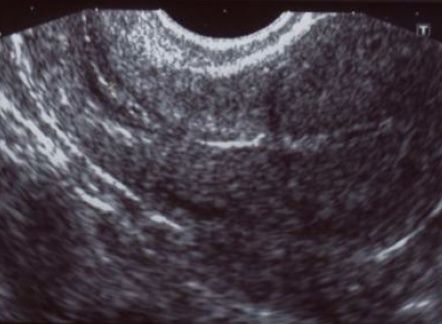
Рисунок 1 | Состоятельный рубец на матке
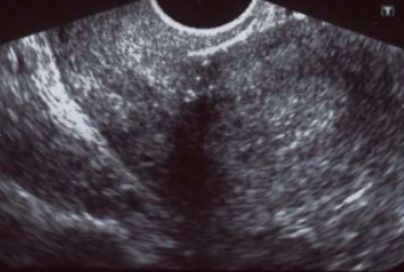
Рисунок 2 | Частично несостоятельный рубец. Определяются истончение миометрия и соединительнотканные включения в области рубца
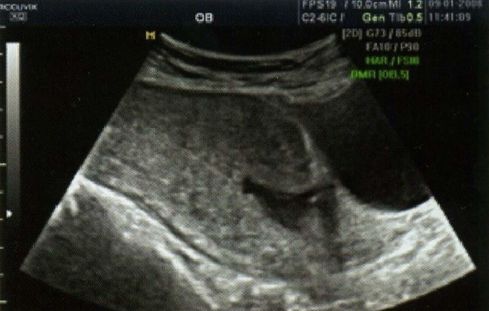
Рисунок 3 | Несостоятельный рубец. Выявляется «ниша» в области рубца, миометрий не определяется
Оценка рубца может производиться посредством гистерографии с применением рентгеноконтрастных веществ. Исследование проводится как минимум через полгода после операции кесарева сечения, на 18–21 день менструального цикла. К признакам несостоятельности рубца при этом методе исследования относят смещение матки в сторону или вверх, фиксацию ее к передней брюшной стенке; уплощение, истончение или зазубренность передней стенки матки, дефекты наполнения полости матки, нишеобразные углубления в ней. Состояние рубца также можно оценить в ходе магнитно-резонансной томографии (МРТ) органов малого таза; этот метод обладает большими диагностическими возможностями, но в обычной клинической практике не имеет широкого применения.
При гистероскопическом исследовании визуализируется полость матки и место рубца (он может и не визуализироваться) или собственно рубец в виде плохо васкуляризированной соединительной ткани, расположенной среди мышечных волокон, или бессосудистого соединительнотканного рубца. Возможно взятие образца послеоперационного рубца с последующим гистологическим и иммуногистохимическим исследованием биоптата.
Необходимо отметить, что целесообразно оценивать состояние рубца в каждом триместре беременности, однако на решение о выборе тактики ведения родов непосредственно будут влиять данные последнего, наиболее близкого к моменту родов исследования.
По данным различных исследований и наблюдений, при наличии рубца на матке после операции кесарева сечения роды через естественные родовые пути возможны у 25–70 % женщин. При этом естественные роды не рекомендованы беременным с рубцом на матке, имеющим отягощенный соматический анамнез (сахарный диабет, бронхиальная астма, хронические заболевания почек и сердечно-сосудистой системы и т. д.) или осложнения текущей беременности (преэклампсия, плацентарная недостаточность и т. д.).
Дискутабельным остается вопрос о возможности применения утеротоников в родах. Никто не оспаривает необходимость пристального наблюдения за роженицей и особой осторожности при применении окситоцина или препаратов простагландинов, и в имеющихся в литературе случаях с описанием индукции родов и усиления родовой деятельности эти препараты не приводили к возникновению осложнений в родах.
Нет единой позиции относительно необходимости ручного обследования полости матки в раннем послеродовом периоде. Наряду с тем, что бессимптомный «тихий» разрыв полости матки (между делом — не всегда определяющийся в ходе ручного обследования) не требует лечения, риск внесения инфекции при выполнении этой манипуляции, равно как и риск превращения расхождения рубцовых тканей в большой разрыв, сохраняется. Наиболее щадящей здесь представляется концепция активного наблюдения за родильницей в раннем послеродовом периоде, оценка кровопотери и выполнение ручного обследования по общим показаниям.
В настоящее время активно разрабатываются различные методики, в том числе и интраоперационные, способствующие формированию максимально полноценного послеоперационного рубца на матке. Применяются препараты дополнительного гемостаза и активаторы пролиферации, также существуют исследования метода точечного введения 10 % раствора этанола в область шва, что снижает риск разрыва матки в последующих родах или уменьшает объем кровотечения при повторном кесаревом сечении. Рассматривалось применение медицинских клеев, однако они обладают общим недостатком, вызывая воспалительный процесс в тканях и, как следствие, формирование несостоятельного рубца и выраженного спаечного процесса в брюшной полости. Описано формирование полноценного соединительнотканного рубца при использовании гемостатической губки, в составе которой присутствовал коллаген.
Заслуживает отдельного внимания пластика рубца на матке (метропластика) — оперативный метод, реализующийся, как правило, посредством плановой лапароскопии. Операция включает в себя иссечение несостоятельного рубца и создание нового. При технически правильном выполнении операции, неосложненном течении послеоперационного периода с активно протекающими процессами неоваскуляризации и репарации в области рубца она позволяет улучшить репродуктивные исходы. Длительное время считалось, что иссечение старого рубца на матке, как на мышечном органе, трудоемко и неперспективно, поскольку рубец все равно имеет место быть. Тем не менее по результатам ряда исследований можно предполагать, что метропластика может стать одним из рутинных методов коррекции несостоятельных рубцов на матке не только после операций кесарева сечения, но и после миомэктомии.
В общем и целом, на сегодняшний день рубец на матке как таковой не является показанием к проведению повторной операции кесарева сечения. При этом каждый клинический случай требует отдельного рассмотрения и индивидуального подхода, а иногда — дополнительных исследований и постоянного наблюдения в течение всего периода беременности, родов и послеродового периода.
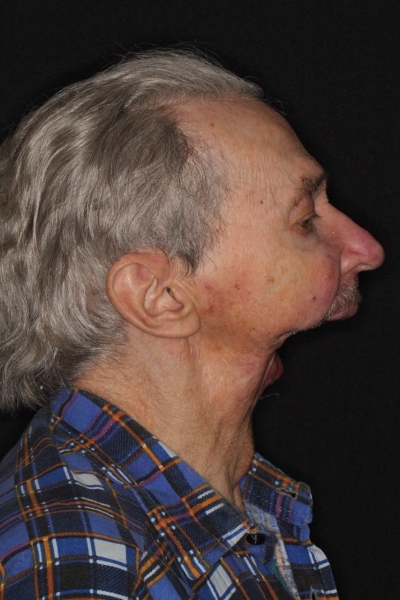
Восемь операций под местным наркозом 85-летний Игорь Бачелис пережил рак, но лишился полностью нижней челюсти. Сейчас на её месте протез на магнитах и штифтах. Пенсионер садится в кресло, дергает за подбородок. В руке у него остается силиконовый кожух, имитирующий кожные покровы. Затем врач раскручивает вживленные в кость винты и извлекает пластиковую челюсть. Там, где еще секунду назад был подбородок, — пустота.
Игорь Бачелис — один из самых сложных пациентов челюстно-лицевого хирурга Давида Назаряна и ортопеда-анапластолога Артавазда Харазяна. Из-за несвоевременной диагностики рака пришлось удалить большой объем тканей. Пенсионер перенес восемь операций. Причем все под местным наркозом — общий был противопоказан из-за состояния сердечно-сосудистой системы. Потом еще два года фактически был узником в своей квартире — из дома мог выйти, только закутавшись в шарф. Чтобы показать, в каком виде он появлялся на улице, Игорь Александрович подходит к зеркалу, надевает медицинскую маску, сверху натягивает платок. В таком «коконе» он раньше ходил и зимой и летом. «Многие спрашивают: неужели перед операцией нас не предупреждали, что вместо нижней челюсти у отца будет дыра? Но ведь когда хирурги спасают человеку жизнь, редко стоит вопрос, как он будет выглядеть в дальнейшем», — отвечает за отца дочь Галина. Сам Игорь Александрович после операции разговаривать почти не может: язык ему пришили к небу, иначе он бы просто выпадал изо рта. Началось все с головной боли. Игорь Александрович тогда был на даче, к врачам решил не обращаться. Приступы лечил анальгином и цитрамоном. К осени боли стали невыносимыми, в челюсти открылось что-то наподобие свища. Однако чтобы подтвердить онкологическую природу заболевания, специалистам понадобилось еще полгода. «Потом врачи нам сказали, что если бы диагноз установили сразу, не нужно было бы вырезать всю нижнюю часть лица. У папы был бы дефект, но значительно меньших объемов, — вздыхает Галина. — Тем не менее мы очень благодарны хирургу, который взялся нас оперировать. Ведь до этого от нас отказались в четырех ведущих онкоцентрах». Стандартный силиконовый протез анапластологи изготавливают за две недели. Однако над челюстью для Игоря Бачелиса специалисты корпят уже больше года. Постоянно корректируют конструкцию, размер. Сейчас пенсионер заново учится глотать желеобразную пищу — за пять лет утратил навык. Мечта врачей — создать механизм, который позволил бы ему пережевывать жесткие продукты. Читайте также: Рошаль: Нужен такой закон о клинических рекомендациях, чтобы не мучить врачей Ухо на магнитах Когда человек теряет нос или щеку в результате онкологии, медики стараются воссоздать утраченные части лица за счет тканей пациента. Силиконовое ухо-протез «Но если есть риск, что рост раковых клеток продолжится и потребуется повторная операция и химиотерапия, реконструкцию лица мы проводить не рискуем. Устанавливаем временный протез», — объясняет руководитель отделения челюстно-лицевой и реконструктивной хирургии «Научно-клинического центра оториноларингологии» ФМБА России Давид Назарян. Ежегодно анапластологи изготавливают десятки силиконовых носов, ушных раковин, орбитальных протезов. Большинство пациентов приходят после онкологических операций или с врожденными дефектами. Но есть и те, кому лицо изуродовала производственная травма. «У одной пациентки, которая работала продавцом, по неосторожности длинные волосы попали в автоматический нож для резки колбасы. Аппарат заживо снял с нее скальп — в машину затянуло ухо, кожный сегмент правой половины лица, — рассказывает ведущий ортопед-анапластолог Московского государственного медико-стоматологического университета Артавазд Харазян. — Она обратилась к нам с жуткими рубцовыми изменениями. Мы сделали ей искусственную ушную раковину, сейчас собираемся воссоздать волосистую часть головы». На другую упал рекламный щит. Он, будто лезвие, срезал ей нос и губы. Пока мы разговариваем, в кабинет заходит очередной клиент. У финансового аналитика Алексея (фамилию он просил не указывать) с рождения была недоразвита ушная раковина. Вместо полноценной — лишь крошечный хрящ. Пациент с врождённым дефектом «Чтобы спрятать дефект, я с детства носил мужское каре. Только сейчас, после того как мне изготовили протез, смог позволить себе короткую стрижку», — признается молодой человек. Несколько раз Алексею пытались сформировать внешнее ухо при помощи пересадки хряща. Однако он рассасывался. «Со временем я пришел к выводу, что проще иметь имплант». Первый ему сделали полтора года назад — тогда же провели уникальную операцию по восстановлению ушного прохода (раньше он не мог слышать правым ухом). «Первое ухо у меня было на магнитах. Это было не совсем удобно, так как оно могло соскользнуть в самый неудачный момент. Однажды я его потерял на дискотеке на Кипре. Кто-то в танце задел меня рукой — ухо отвалилось. Пришлось идти к уборщикам, просить, чтобы они помогли мне найти протез», — рассказывает Алексей. Второе ухо ему сделали уже на штифтах — это уникальная авторская технология, которую разработал Артавазд Харазян. Ушной протез Специальной отверткой доктор разворачивает винты на силиконовом протезе, снимает ухо, чтобы промыть его. «В отличие от протезов первого поколения, этот не нужно каждый день снимать. С ним пациент спит, занимается спортом, — объясняет анапластолог. — Это почти как свое ухо, только из силикона. Главное — не забывать каждые два месяца приходить в клинику на обработку. Но потом пациент может научиться снимать его самостоятельно — для этого есть специальные отвертки». В этот раз Алексей пришел не на очередное «ТО». Он хочет, чтобы ему изготовили «летний» комплект протезов. Дело в том, что молодой человек планирует поехать в отпуск в жаркую страну, а прежнее, «зимнее» ухо будет сильно выделяться на фоне загорелой кожи. Читайте также: Российский рынок нуждается в 200 тысячах наружных дефибрилляторах Протез уха Почти у каждого пациента есть несколько комплектов протезов. «Например, для одного мужчины, у которого из-за базалиомы вырезали почти всю правую половину, мы сделали два лица: одно он надевает на работу, на него попадает грязь, стружки, а другое — выходное», — описывает тонкости Харазян. «Боялась смотреться в зеркало» Основная задача анапластологов — сделать так, чтобы протез нельзя было отличить от живого носа или уха с расстояния полутора метров. Для этого его окрашивают в цвет кожи пациента, детально прорабатывают капилляры, поры. По словам врачей, такие протезы носят многие известные люди. Но благодаря хорошо подобранной оправе очков, маскирующей переход от силикона к коже, никто из посторонних об этом не догадывается. Елене Пихуле пересадили подвздошную кость в область подбородка. © Фото из личного архива Сложнее всего, уверяют специалисты, работать с женщинами. Дизайнер-анапластолог Артур Харазян (брат Артавазда Харазяна) вспоминает, как на прием записалась пациентка, которой хирурги удалили почти половину лица вместе с глазом и щекой. «К нам она пришла перебинтованная, будто мумия. Привез ее муж. Когда врач снял повязки, женщина закрыла лицо руками и закричала, чтобы супруг на нее не смотрел. Оказалось, после операции она себя еще ни разу не видела в зеркале. И мужу не позволяла смотреть. Просто не могла принять свою новую внешность. Даже перевязки ей делала дочь. Но после того как мы ей сделали протез, она начала возвращаться к обычной жизни. На вторую или третью примерку явилась уже с макияжем». Прежде чем отлить часть лица из силикона, пациенты несколько раз приходят на примерку протеза. Иногда просят переделать. Силиконовый протез носа «Однажды девушка пожаловалась, что нос получился слишком длинным. Когда она пила воду, он задевал край стакана. Но мы рассчитываем размер протеза исходя из границ дефекта. Нельзя сделать на месте большого отверстия нос-кнопочку. Он просто не удержится». К слову, еще никто из клиентов не просил изменить форму носа. «Все приносят свои фото до операции, просят сделать именно такой, какой у них был. Даже если он слишком длинный или с горбинкой», — замечает дизайнер. «Боялся даже собственный внук» Но все же для пациентов предпочтительнее свой, живой нос, нежели силиконовый. Во многих случаях восстановление утраченной части лица возможно из аутотканей. Челюстно-лицевой и пластический хирург Давид Назарян показывает фото одного из подопечных. У мужчины полностью отсутствовали нижняя челюсть и подбородок. Он известный художник, раньше часто посещал выставки, лекции. Но после того как из-за рака ему удалили часть лица, на улицу не выходил три года. «Ел этот человек через гастростому, дышал — через трахеостому. Его внешность была настолько отталкивающей, что его боялся даже собственный внук», — комментирует Назарян. Следующее фото, которое показывает доктор, сделано уже после микрохирургической операции. Пока еще на подбородке Сергея (имя изменено) видны рубцы. Но главное — сам подбородок на месте. Читайте также: В больнице Боткина врачи учатся на роботах делать операции и принимать роды И это не силиконовый протез — нижнюю челюсть сформировали из собственной кости Сергея. «Это сложнейшая операция, которая длится десять часов, — говорит Давид Назаретович. — Сперва мы забираем у пациента малоберцовую либо подвздошную кость на сосудистой ножке. Затем выделяем сосуды шеи и сшиваем их с сосудами лоскута. Только такой способ позволяет полностью сохранить кровоснабжение в пересаженных тканях». Пока Сергей не может жевать твердую пищу — ему еще не поставили зубные протезы. Но после завершающего этапа реконструкции ограничений в еде быть не должно. Нос со лба В 29 лет Елена Пихуля едва не лишилась нижней челюсти. В 2016 году она поехала на родину в Запорожье. Внезапно у нее заболел зуб. Стоматолог нашел новообразование, отправил к онкологу. А тот велел срочно ложиться в больницу. «Накануне операции хирург зашел ко мне в палату и сильно удивился, что меня никто не сопровождает. «Тебе ведь завтра пол-лица отрежут. Кто за тобой ухаживать будет?» — вспоминает слова доктора Елена. — Как выяснилось, мне решили полностью удалить нижнюю челюсть. На вопрос, как мне жить дальше, врач невозмутимо ответил: «Но ведь остальные живут! Будешь закрывать лицо медицинской маской». Из запорожской больницы Пихуля сбежала и легла на операцию в Москве. «Случай был непростым. Нам пришлось вырезать половину нижней челюсти и пересадить на это место фрагмент подвздошной кости с сосудами. Их мы под микроскопом сшивали с сосудами шеи, а ведь в диаметре они меньше половины миллиметра!» — объясняет лечащий врач Елены Давид Назарян. Все этапы предварительно моделировали на компьютере. Благодаря этому появилась возможность вживить в пересаженную кость зубные имплантаты. Сейчас Елена ест все что угодно, а о сложной операции напоминает лишь едва заметный шрам под подбородком. Пациентка Елена С помощью микрохирургической техники можно замещать практически любые дефекты лица. Врач показывает еще одно фото. У мужчины на снимке отсутствует кончик носа. Чтобы восполнить этот дефект, ему пересадили лоскут кожи со лба. Протез носа. © Фото из личного архива Артавазда Харазяна «Сложно представить, как живут наши пациенты до того момента, как им проведут реконструкцию. Одни заклеивают отверстия пластырем, используют грим. Был даже мужчина, который вместо удаленной глазницы вставлял силиконовые женские накладки на грудь», — вспоминает анапластолог Артавазд Харазян. Таких несчастных не сто и не двести. Ежегодно в России только операциям в зоне орбиты глаз подвергаются четыре с половиной тысячи человек. Всего же, по самым скромным подсчетам, в реконструкции лица нуждаются 25 тысяч пациентов. В реконструкции лица в России нуждаются 25 тысяч человек Как сообщалось ранее, до конца 2018 года Росздравнадзору поручено провести внеплановые проверки медицинских учреждений, проводящих пластические операции. Подробнее читайте: “Это нельзя объяснить логически”: врач — о новом порядке оказания помощи по пластической хирургии
МОСКВА, 7 авг – РАПСИ. Совет при президенте РФ по развитию гражданского общества и правам человека (СПЧ) рекомендовал правительству РФ рассмотреть вопрос об установлении уголовной ответственности за пропаганду, отрицающую существование вируса иммунодефицита человека (ВИЧ), об это во вторник сообщается на официальном сайте СПЧ.
«Правительству РФ — рассмотреть вопрос о введении уголовной ответственности за пропаганду ВИЧ-диссидентства», — говорится в рекомендациях правозащитников по итогам выездного заседания в Самарской области.
В ходе рабочей поездки члены СПЧ посетили ГБУЗ «Самарский областной клинический центр профилактики и борьбы со СПИД». Правозащитники отметили повышение эффективности борьбы с распространением ВИЧ. В частности, отмечено увеличение охвата тестированием населения на ВИЧ-инфекцию, диспансерным наблюдением и лекарственной терапией носителей вируса. Уровень ВИЧ-инфицированности населения был оценен как высокий — 1095 носителей вируса на 100 тысяч человек населения.
СПЧ указал ВИЧ-диссидентство в числе основных проблем, мешающих повышать эффективность борьбы с заболеванием. По мнению Совета, от отрицания ВИЧ, в первую очередь, страдают несовершеннолетние граждане. Правозащитники также сообщили о том, что в Самарской области проводятся информационные кампании, направленные на повышение осведомленности населения о ВИЧ.
Среди других проблем СПЧ выделил дефекты в лабораторных тестах на ВИЧ, проводимых в неспециализированных организациях, недостатки статистического учета и отсутствие нормативного акта, регламентирующего порядок допуска (недопуска) к выполнению профессиональных обязанностей при выявлении вируса у медработников. Для решения данных вопросов правозащитники рекомендовали Министерству здравоохранения РФ принять необходимые подзаконные акты.
Медсестры начнут во вторник бессрочную забастовку в больницах и поликлиниках в знак протеста против растущего насилия против персонала медицинских учреждений.
Профсоюз медсестер сообщил в понедельник утром, что они вынуждены прибегнуть к крайнему методу борьбы ввиду бездействия правительства перед лицом жестокого насилия в системе здравоохранения и невыполнения рекомендаций, сформулированных 9 месяцев назад комиссией по борьбе с насилием в больницах.
«Медсестры и медбратья решили, что не позволят проливать свою кровь, поэтому решено начать общую забастовку. Мы не прекратим борьбу, пока не будут приняты оперативные меры по уменьшению невыносимых перегрузок в медучреждениях и по защите медперсонала от насилия», — сказала лидер профсоюза Илана Коэн.
«Не может быть, чтобы медсестра приехала на работу лечить пациентов, а закончила рабочий день на койке в приемном покое. Государство не может стоять в стороне и наблюдать, как медицинские учреждения превращаются в поле войны, а врачей и медсестер колотят как боксерские груши».
В прошлом месяце в больнице «Шмуэль а-рофе» в Беэр-Яакове бывший пациент-суданец тяжело ранил ножом 65-летнюю медсестру. Позднее мать и дочь напали на женщину-врача, которая лечила их родственника.
К 2020 году доля таких пациентов должна достигнуть 90%, рассчитывают в Минздраве
Лечение помогло снизить вирусную нагрузку у четверти ВИЧ-инфицированных в России. У этих пациентов минимален риск развития СПИДа. Кроме того, они практически безопасны для своих партнеров. В Минздраве утверждают, что таких результатов удалось достигнуть благодаря антиретровирусной терапии, оплаченной государством. К 2020 году ведомство планирует увеличить показатель до 90% — для этого нужно существенно расширить охват больных, которые обеспечены бесплатными лекарствами. Также необходимо убеждать их не отказываться от терапии, отмечают эксперты
Снижение вирусной нагрузки до неопределяемой по итогам 2017 года зафиксировано у 28% ВИЧ-положительных россиян, рассказали «Известиям» в Минздраве. Это значит, что 229,2 тыс. пациентов практически не заразны и могут вести обычную жизнь без рисков для своего здоровья и окружающих.
У таких людей минимален риск прогрессирования ВИЧ-инфекции, развития СПИДа и возникновения устойчивости к принимаемым антиретровирусным препаратам. У некоторых пациентов снижение вирусной нагрузки до неопределяемого уровня может занять до полугода, кому-то хватает и 4–12 недель.
Неопределяемый уровень не значит, что вируса в организме нет. Таким пациентам, например, всё еще нельзя становиться донорами. Но при этом существенно снижается риск заразить, например, своих половых партнеров, хотя и не исключается полностью.
К 2020 году уровень активности вируса должен быть минимальным у 90% ВИЧ-инфицированных, рассчитывают в Минздраве. Для этого обеспечивать бесплатными лекарствами нужно не менее 90% зараженных. Всего в стране официально зарегистрировано 808,9 тыс. ВИЧ-инфицированных. Правда, по оценочным данным (включая анонимные анализы), их больше — 998,5 тыс. человек, отметили в ведомстве.
— Если в мире считается, что около 30% лиц, живущих с ВИЧ, не знают о своем статусе, то у нас они составляют около 10%, — добавили в Минздраве.
При этом в реестре инфицированных — 631 тыс. человек. В него включают тех, кто хочет лечиться за счет государства. В 2017 году бесплатную антиретровирусную терапию получали 50% инфицированных, включенных в госреестр, как и в среднем по миру, отметили в министерстве. В 2015 году лечение получали только 37,3%. В ведомстве добавили, охват детей терапией в прошлом году составил 91%.
Одной антиретровирусной терапии недостаточно для снижения активности вируса, считает руководитель программ благотворительного фонда борьбы со СПИДом «Шаги» Кирилл Барский.
— Даже если государство к 2020 году достигнет 90% охвата терапией, следующий вопрос —приверженность пациента лечению. Ведь не все обсуждают с врачом побочные эффекты, график жизни и работы перед назначением препарата. Мы с каждым годом видим всё больше людей, бросающих терапию по разным причинам — например, из-за побочных эффектов (это могут быть в том числе галлюцинации или бессонница), — рассказал эксперт.
В России один из самых высоких в мире показателей снижения вирусной нагрузки после лечения, рассказал директор Федерального методического центра по профилактике и борьбе со СПИДом Вадим Покровский.
— Чтобы еще больше усилить приверженность пациентов лечению, необходимо бить по проблеме комплексно. То есть и медики, и волонтеры, и родственники должны уговаривать ВИЧ-положительных граждан проходить бесперебойную терапию. Тогда пациенты с неопределяемой вирусной нагрузкой не смогут заразить даже своих половых партнеров и проживут долгую жизнь обычного человека, — считает эксперт.
По данным Минздрава, в прошлом году диагноз «ВИЧ-инфекция» поставили 85,8 тыс. россиян. Самая высокая заболеваемость в этом веке была в 2015 году, когда вирус обнаружили у 100,2 тыс. человек. С тех пор показатель пошел на убыль.
Абстракт | Острые коронарные синдромы представлены широким спектром клинических состояний от нестабильной стенокардии до острого инфаркта миокарда с подъемом сегмента ST. Боль в груди — основной симптом ишемической болезни сердца, однако ее правильная интерпретация составляет большую проблему, особенно в отделениях неотложной помощи, потому как некоторые пациенты описывают свои ощущения неоднозначно. В диагностике инфаркта миокарда используются тесты для определения уровня сердечных тропонинов — чувствительных и одновременно специфических биомаркеров, которые поступают в кровеносное русло при ишемическом или ином повреждении кардиомиоцитов. Тропониновые тесты — краеугольный камень диагностики, оценки рисков, прогноза и выбора антитромботической и реваскуляризационной тактики. Тем не менее, повышение уровня тропонинов говорит лишь о наличии повреждения миокарда, но не о его механизме. Помимо инфаркта миокарда, к повышению их концентрации приводит множество клинических состояний, поэтому врачи для правильного проведения дифференциального диагноза должны знать о широком спектре заболеваний, при которых возможно повышение уровня тропонинов, и иметь четкое представление о патофизиологических механизмах, лежащих в основе этих процессов. В данном обзоре основное внимание уделяется причинам повышения уровня тропонинов, которые не связаны с острыми коронарными синдромами.
Введение
Острые коронарные синдромы представлены широким спектром клинических состояний от нестабильной стенокардии до острого инфаркта миокарда с подъемом сегмента ST. Боль в груди — основной симптом ишемической болезни сердца, однако правильная ее интерпретация составляет большую проблему, особенно в отделении неотложной помощи, потому как некоторые пациенты описывают свои болевые ощущения неоднозначно. Сердечные маркеры сыворотки крови, особенно сердечные тропонины (сТн) — краеугольный камень диагностики, оценки рисков, прогноза и выбора антитромботической и реваскуляризационной тактики. Чтобы правильно провести дифференциальный диагноз, врачи должны знать о широком спектре патологических состояний, при которых возможно повышение уровня сердечных тропонинов, и иметь четкое представление о патофизиологических механизмах, лежащих в основе этих процессов. В этом обзоре основное внимание уделяется причинам повышения уровня тропонинов, не связанным с острыми коронарными синдромами. В качестве источника информации по данной теме использовались Pubmed Central и Кокрейновская библиотека.
Сердечные тропонины представлены тремя белками: сТнC, сТнI и сТнT [1], которые взаимодействуют с тропомиозином, образуя тропонин-тропомиозиновый комплекс. Этот комплекс является каркасом поперечнополосатой мускулатуры и регулирует функцию электромеханического сопряжения сердца. В случае острого ишемического или иного повреждения кардиомиоцитов тропонины выбрасываются в кровоток.
Объединенная комиссия Европейского общества кардиологов и Американской коллегии кардиологов разработала новые критерии постановки диагноза инфаркта миокарда (ИМ) — это повышение уровня сТн в сыворотке крови выше 99-го перцентиля относительно здоровой популяции в сочетании с симптомами ишемии [2]. Динамика повышения и/или понижения уровня тропонинов также является важной составляющей универсального определения ИМ. Основное ограничение стандартного метода измерения сТн — низкая чувствительность в первые часы от начала симптомов ИМ у пациента из-за отсроченного повышения уровней циркулирующих сТн. В ходе наблюдения и последовательного анализа образцов крови может пройти 6–12 часов, что значительно замедляет постановку диагноза и, вероятно, увеличивает число осложнений и уровень летальности [3]. Для преодоления этой проблемы были разработаны высокочувствительные методики определения сТн, способные зарегистрировать концентрации сТн намного ниже 99‑го перцентиля относительно нормальной популяции [4]. Однако ради повышения чувствительности пришлось пожертвовать специфичностью. Хотя появление высокочувствительных методов способствует более раннему выявлению ИМ, в отделениях неотложной помощи и стационарах количество пациентов с повышенным уровнем сердечных тропонинов в целом растет, что усложняет проведение клиницистами дифференциальной диагностики. Применяя эти новые методы, необходимо учитывать неишемические причины повышения тропонинов, поскольку положительный результат говорит лишь о наличии, но не механизме повреждения миокарда.
Внесердечные причины повышения уровня тропонинов
Хроническая почечная недостаточность
Острые коронарные синдромы часто наблюдаются при почечной недостаточности. Тем не менее, уровни сТн могут быть повышены и при отсутствии ишемических явлений, что затрудняет диагностику [5–7]. Несмотря на диализную терапию, смертность на терминальной стадии хронической болезни почек остается высокой, и в 50 % случаев она обусловлена сердечными причинами [8–10]. У большинства таких пациентов данные электрокардиографии (ЭКГ) могут быть недостоверны из-за часто встречающихся внутрижелудочковых нарушений проводимости и гипертрофии левого желудочка. На терминальной стадии хронической болезни почек тропониновые тесты широко применяют в качестве прогностического признака, хотя в одном исследовании было выявлено, что они, как и анализы на миокардиальную фракцию креатинкиназы (КФК-МB), у этой группы больных часто дают ложноположительный результат [11]. При остром повреждении миокарда уровни тропонинов могут быть слегка повышены, тогда как уровни креатинкиназы (КФК) и КФК-МВ остаются в пределах нормальных референсных значений. Такой результат можно объяснить тем, что в цитоплазме кардиомиоцитов есть свободная фракция тропонинов, состоящая примерно на 6 % из сТнT и на 3 % из сТнI [12]. Считается, что при почечной недостаточности повышается свободная фракция тропонинов, но это еще предстоит доказать.
Некоторые эксперименты на животных показали, что травма и стресс провоцируют выработку в скелетных мышцах изоформы сТнT. Предполагается, что хроническое повреждение и воспаление скелетных мышц у пациентов на диализе приводит к повышению сТнT аналогичным образом [13–15].
Сердечная недостаточность часто сопутствует почечной недостаточности, при которой тропонины могут повышаться и без каких-либо признаков ишемии или инфаркта [16].
Другим объяснением повышенного уровня тропонинов при почечной недостаточности может быть снижение почечного клиренса [17]. Однако тропонины — такие же крупные макромолекулы, как КФК, КФК-МВ и альбумин, которые выводятся ретикулоэндотелиальной системой. В недавних исследованиях высказано предположение, что сердечные тропонины разделяются на иммуноактивные частицы массой 8–25 кДа, к которым довольно чувствительны иммунологические анализы [18]. Эти частицы достаточно малы, чтобы выводиться через почки, поэтому нарушение клубочковой фильтрации ведет к снижению их клиренса. В здоровом сердце постоянно происходят микропотери кардиомиоцитов, так что при снижении клиренса происходит естественное повышение уровня сТн.
При почечной недостаточности чаще наблюдается повышение сТнT, нежели сТнI. сТнI менее стабилен в крови и более подвержен химическим изменениям; кроме того, скорость его выведения во время диализа выше. В итоге считается, что при нарушении функций почек у пациента преимущественно повышается уровень сТнТ [19].
Прогрессирующая сердечная недостаточность
Значительную часть госпитализированных в отделение неотложной помощи составляют пациенты с острой сердечной недостаточностью/острым отеком легких. При сердечной недостаточности уровни тропонинов могут повышаться и без явных признаков ишемии [20, 21]. Об этом явлении впервые сообщили Missov и Calzolari [22]. В другом исследовании этой группы ученых был сделан вывод о том, что при хроническом поражении миокарда повреждение миоцитов приводит к разрушению сократительных белков, вследствие чего происходит их утечка в системный кровоток [23]. Sato и соавт. сообщили, что у пациентов с неишемической сердечной недостаточностью наибольшие значения уровней сТнT при поступлении ассоциированы с неблагоприятным прогнозом, несмотря на оптимальную медикаментозную терапию [21], что было связано с постоянным субклиническим повреждением миокарда у пациентов в данной подгруппе. В исследовании влияния валсартана на сердечную недостаточность (Val-HeFT — Valsartan Heart Failure Trial), включающем 4053 пациента с хронической сердечной недостаточностью, стандартными и высокочувствительными методами измерения сТнT положительные результаты регистрировались в 10,4 и 92 % случаев соответственно [24]. Многие исследования говорят о том, что тропонины можно использовать как прогностический фактор летального исхода, в особенности при наличии сверхчувствительных методов измерения [25, 26].
Острые нарушения мозгового кровообращения
Субарахноидальное кровоизлияние (САК). Впервые сердечные проявления внутричерепных кровоизлияний в виде изменений артериального давления и нарушений сердечного ритма определил Кушинг в 1903 году [27]. В 1947 Байер впервые упомянул об электрокардиографических признаках, встречающихся при данных состояниях [28]. В нескольких более поздних исследованиях было показано влияние стимуляции гипоталамуса на ЭКГ и сердечный ритм. Более того, оказалось, что характерные электрокардиографические изменения не обязательно свидетельствуют о повреждении миокарда [29]. Ранее считалось, что в основе повреждения сердца при субарахноидальном кровоизлиянии лежит ишемическая болезнь сердца или коронарный вазоспазм, но ангиографические исследования опровергли эту точку зрения. Также рассматривали механизм вторичной ишемии миокарда вследствие тахикардии и/или гипертензии.
На сегодняшний день наиболее общепринятой является «катехоламиновая гипотеза» [30]. В ходе нескольких патологоанатомических исследований были обнаружены участки петехиальных субарахноидальных кровоизлияний, а в миокарде — плотные поперечные эозинофильные полосы. Это явление известно как «некроз полос сокращения» и обнаруживается как у пациентов с электрокардиографическими изменениями, так и у пациентов с нормальной ЭКГ. Похожие повреждения наблюдаются у пациентов с феохромоцитомой и у животных в экспериментах со стимуляцией звездчатого ганглия или внутривенным введением катехоламинов [31]. В результате повреждения мозга возможно повышение концентрации катехоламинов в плазме до 30 раз, однако неясно, что именно вызывает некроз миокарда: увеличение концентрации катехоламинов в крови или местный всплеск катехоламинов под воздействием сердечных симпатических нервов. Острое повреждение головного мозга может приводить к массивному выбросу норэпинефрина из окончаний симпатических нервов сердца в интерстиций миокарда, в результате чего возможно формирование некроза миоцитов и сократительных нарушений в дополнение к повреждению нервных окончаний.
В последних исследованиях сообщалось, что при субарахноидальном кровоизлиянии маркеры повреждения миокарда повышаются в 20–40 % случаев [30, 32]. Из них приблизительно в 10 % имеет место обратимое сегментарное нарушение сократимости стенок миокарда, скорее соответствующее особенностям распределения окончаний симпатических нервов миокарда, нежели ишемической болезни сердца. Самая тяжелая форма повреждения миокарда с повышением сердечных маркеров наблюдается при «нейрогенно-кардиогенном шоке» [33, 34], сопровождающимся отеком легких. Среди пациентов с САК, возникшим вследствие разрыва аневризмы, уровни сТнI были выше в подгруппе с более высокими баллами по шкале Hunt-Hess, которую используют для оценки тяжести кровоизлияния [35]. В другом исследовании сообщалось, что у пациентов с аневризматическим САК и высоким уровнем тропонинов вероятность функционального восстановления была невелика, а процент осложнений выше [36]. Заключение авторов: сТн также играют роль в оценке прогноза при САК.
Ишемический инсульт. В исследованиях, посвященных выбросу тропонинов в ходе ишемического инсульта, сообщается о противоречивых результатах, в отличие от исследований кровоизлияния в полость черепа. В одних работах подтвердили прогностическую значимость повышения уровня тропонинов [37, 38], в других — нет [39, 40]. В связи с этим тропониновые тесты не могут быть надежным прогностическим показателем при ишемическом инсульте. Повышение уровня тропонинов на его ранних стадиях может объясняться следующими механизмами: вторичная кардиоэмболическая ишемия мозга вследствие первичного поражения сердца; вторичная активация центральной нервной системы вследствие первичной ишемии мозга; сердечная недостаточность, связанная с повреждением мозга.
Тромбоэмболия легочных артерий
Массивная и субмассивная тромбоэмболия легочных артерий связана с повышением уровня сТн в сыворотке крови [41]. Положительные результаты тропониновых тестов были представлены в 16–47 % случаев в нескольких исследованиях, в связи с чем изменение уровня тропонинов предлагают использовать как фактор риска для принятия решения в пользу тромболизиса или эмболэктомии [42–44].
Массивная тромбоэмболия легочных артерий приводит к кардиогенному шоку и острой правожелудочковой сердечной недостаточности. Внезапное увеличение потребности правого желудочка в кислороде, повышение внутрижелудочкового давления, снижение сердечного выброса и высвобождение эндотелиальных медиаторов, таких как тромбоксаны, серотонин и эндотелин — все это вносит вклад в ишемию и повреждение правого желудочка [45, 46].
Хроническая обструктивная болезнь легких (ХОБЛ)
Сердечно-сосудистые факторы риска и сопутствующие заболевания сердечно-сосудистой системы часто встречаются у пациентов с ХОБЛ. Выяснилось, что повышение уровня тропонинов является независимым прогностическим фактором необходимости неинвазивной механической вентиляции легких, а также смертности у пациентов, поступивших с обострением ХОБЛ [47–49]. При обострении заболевания возрастает количество энергии и кислорода, необходимого для дыхания. Кроме того, увеличивается постнагрузка на левый желудочек в связи с нарастанием отрицательного внутригрудного давления. Прогрессирующая легочная гипертензия, гипоксия и гиперкапния также способствуют повреждению миокарда в период обострения.
Острые некардиогенные критические состояния
Термин «пациент в критическом состоянии» относится к лицам, поступающим в отделения реанимации (интенсивной терапии) — обычно пожилым людям со множественными сопутствующими заболеваниями [50]. Однако к этой категории также можно отнести некоторых ослабленных пациентов старческого возраста, живущих в одиночестве или в домах престарелых, которых доставляют в отделения экстренной помощи и впоследствии госпитализируют.
Исследования в реанимационных отделениях сообщают, что уровень тропонинов повышен у больных с увеличенной потребностью миокарда в кислороде в связи со множественной сопутствующей патологией, применением ИВЛ с положительным давлением в конце выдоха, потребностью в инотропной поддержке или высокой температурой тела. Риск осложнений и вероятность летального исхода у таких пациентов обычно выше [51, 52]. Гипотензия, анемия и окклюзия микроциркуляторного русла снижают оксигенацию. Повышение потребности миокарда в кислороде, увеличение общего периферического сопротивления сосудов, гипертензия, тахикардия, тромбоэмболия легочных артерий, а также присутствие миокардиальных токсинов при сепсисе приводят к незначительному повреждению миокарда. Уровень тропонинов в некоторых случаях может временно повышаться в связи с повышенной проницаемостью мембраны клеток [53]. Вещества, угнетающие работу миокарда, выделяющиеся при сепсисе и других системных воспалительных реакциях, вызывают фрагментацию тропонинов на низкомолекулярные частицы in situ. Эти частицы поступают в системный кровоток благодаря повышенной проницаемости мембран. Поскольку некроз не формируется, повреждение миоцитов нестойкое. Угнетение миокарда полностью обратимо у пациентов, восстановившихся после сепсиса.
Интенсивная физическая нагрузка
Предполагают, что конкурентные виды спорта, требующие выносливости, связаны с повышением концентрации сердечных биомаркеров, особенно сТн. В различных исследованиях с участием людей, по данным литературы, сообщалось о повышении уровня тропонинов в широких пределах, вплоть до 78 % [54]. Разброс результатов, вероятно, обусловлен использованием методов разных поколений с различными порогами чувствительности. Во многих работах обращались к патофизиологии и возможному клиническому значению повышения тропонинов, но единого мнения нет. Middleton с соавт. предположили, что повышенная потребность миокарда в кислороде, связанная с упражнениями на выносливость, может физиологически увеличивать обмен сердечных тропонинов [55]. Также предполагалось, что стресс вызывает перегрузку свободными радикалами и ведет к утечке тропонинов из цитозоля [56]. Недавнее исследование на крысах подтвердило эту гипотезу: временное изменение концентрации сТн в сыворотке крови было сопоставлено с повышением концентрации миокардиального малондиальдегида — маркера свободнорадикального окисления липидов [57]. Также сообщалось о связи повышенной проницаемости мембран с дегидратацией, гемоконцентрацией и нарушением кислотно-щелочного равновесия, возникающих в результате физической нагрузки [58]. Hickman с соавт. рассматривали выброс сТн как результат появления пузырьков на цитоплазматической мембране, связанных с транзиторной ишемией [59]. Но каким бы ни был механизм, динамика бессимптомного выброса сТн после интенсивных физических нагрузок с ранним пиком и быстрой нормализацией совершенно отличается от характера повышения, наблюдаемого при остром коронарном синдроме [60]. В качестве факторов риска повышения сТн предлагались продолжительность и интенсивность нагрузки, дистанция бега [61, 62], однако было показано, что даже бег на короткие дистанции может приводить к значимому повышению сТн у нетренированных людей [63]. С помощью эхокардиографической и магнитно-резонансной визуализации сердца было обнаружено, что повышение уровня тропонинов не связано с каким-либо нарушением насосной функции сердца [64–66]. В свете имеющихся данных повышение тропонинов в таких случаях, по-видимому, не имеет прогностической значимости.
Прямые травмы сердца
Непосредственная травма сердца может приводить к повышению уровня тропонинов вследствие нарушения целостности кардиомиоцитов. Velhamos с соавт. изучили случаи прямого ушиба миокарда у 333 пациентов, чтобы оценить прогностическую ценность повышения уровня тропонинов [67]. Последовательная оценка ЭКГ, уровней тропонинов и выборочного эхокардиографического исследования показала, что прогностическая ценность отрицательного результата комбинации ЭКГ с сТнT равна 100 %, тогда как прогностическая ценность отрицательного результата анализа на сТнI равна 94 %.
Кардиальные причины повышения уровня тропонинов помимо острого коронарного синдрома
Острый перикардит
Хотя тропонины в перикарде не обнаруживаются, их уровень может повышаться при вовлечении в воспалительный процесс эпикарда [68, 69]. Более того, может произойти легкое повреждение миокарда, поэтому при остром перикардите характер повышения уровня тропонинов может имитировать таковой при остром коронарном синдроме. Следует также помнить, что эти два состояния могут сопутствовать друг другу, а значит, не стоит использовать тропонины для дифференциальной диагностики острого коронарного синдрома и острого перикардита [70]. В отличие от острого коронарного синдрома, положительные тропониновые тесты при перикардите не были связаны с неблагоприятным прогнозом.
Острый миокардит
Острый миокардит может имитировать инфаркт миокарда, поскольку загрудинная боль, сегментарная дискинезия стенок, подтвержденный положительными тропониновыми тестами миокардиальный некроз могут наблюдаться в обоих случаях [71, 72]. Smith с соавт. сообщили, что положительные уровни тропонинов наблюдались у 34 % пациентов с гистологически подтвержденным миокардитом в исследуемой популяции [73]. Также выяснилось, что тропонины являются более показательным параметром, чем КФК‑МВ, и значимо коррелируют с симптомами сердечной недостаточности через 1 месяц после острого миокардита. Время, в течение которого уровень тропонинов будет оставаться повышенным, зависит от тяжести воспаления.
Тахикардия
Наджелудочковая или желудочковая тахикардия, тахисистолическая форма фибрилляции предсердий или любая другая тахикардия могут приводить к повышению уровня тропонинов за счет увеличения потребности миокарда в кислороде даже при отсутствии стеноза эпикардиальных коронарных артерий. Механизм, лежащий в основе этого явления — преходящее повреждение миоцитов вследствие гемодинамических нарушений [74, 75].
Избирательная кардиоверсия с использованием постоянного тока напряжением до 1370 В не сопровождалась значимым повышением уровня тропонинов [76]. Однако многократное применение электроимпульсной терапии в связи с фибрилляцией желудочков во время сердечно-легочной реанимации повышает уровни тропонинов в сыворотке, что затрудняет диагностику инфаркта миокарда без подъема сегмента ST [77].
Ложноположительное повышение уровня тропонинов
Изредка тропониновые тесты могут давать ложноположительные результаты при отсутствии кардиальных и некардиальных причин повышения уровня тропонинов [78]. Наиболее часто такие результаты могут быть вызваны наличием в сыворотке фибрина или эндогенных антител, взаимодействующих с иммунотестами. К эндогенным антителам относятся такие белки, как ревматоидный фактор или антитела к иммуноглобулинам животного происхождения. Частый контакт с животными, инъекции антител животных для тех или иных процедур визуализации или лечения, иммунотерапия, вакцинация и переливание крови могут стать причиной появления в крови перекрестно реагирующих антител [79]. Для предотвращения подобных реакций предлагают использовать ультрацентрифугирование. Сообщается, что это приемлемо снижает количество ложноположительных результатов [78]. Существуют и другие способы: метод разведений, использование гетерофильных блокирующих или иммуноглобулин-ингибирующих реагентов, а также осаждение полиэтиленгликолем [79]. Современные иммунохимические анализы дополнительно совершенствуются за счет неспецифических блокирующих антител с целью предупреждения перекрестных реакций. Несмотря на это, по-прежнему остаются пациенты, состояние которых превышают блокирующую емкость таких иммунных тестов [80].
Заключение
Сердечные тропонины считаются золотым стандартом диагностики и стратификации риска острого коронарного синдрома, но, несмотря на это, неправильная оценка повышения их уровня у пациентов в отделении неотложной помощи или при других обстоятельствах в стационаре может повлечь за собой ошибки при постановке диагноза и выборе тактики лечения. Врачам следует помнить о неишемических причинах положительных тропониновых тестов, а также о патофизиологии и клинической значимости подобных состояний, чтобы предупредить излишние инвазивные и неинвазивные вмешательства, а также нецелесообразные поступления в отделения кардиореанимации.