Новости
В общеобразовательной школе № 16 имени П. Луспекаева 5 сентября состоялся День здоровья. Для помощи в организации этого мероприятия были приглашены инструкторы-преподаватели учебно-тренировочного отдела Центра.

Это уже не первая встреча с учениками школы: ранее старшеклассники проходили в Центре курс подготовки «Оказание первой помощи пострадавшим, в том числе и в чрезвычайных ситуациях» и оказывали помощь в качестве статистов на учебно-тренировочном занятии для курсантов МЧС на симуляционном полигоне Центра.

В этот раз был организован квест для школьников младших (1-4) классов, одной из станций которого была медицинская. Детям нужно было ответить на вопросы инструкторов и рассказать, как при необходимости самим вызвать скорую помощь, какие правила следует при этом соблюдать и как отвечать на вопросы диспетчера. Ребята продемонстрировали свои знания в оказании первой помощи и поиграли в игру « собери аптечку доктору». Также приняли участие в эстафете «подготовь доктора скорой помощи к работе», в которой пытались отгадать, какие из предложенных предметов могут пригодиться при оказании помощи.

Так, в игровой форме, дети знакомятся с азами в оказании помощи и получают знания, которые наверняка останутся у них в памяти и пригодятся в нужный момент.
На риск ранних болезней сердца больше влияют нездоровый образ жизни и сопутствующие заболевания, чем генетическая предрасположенность.
В работе, представленной на конгрессе Европейского общества кардиологии, исследовалось влияние наследственных и прижизненных факторов на риски ранних заболеваний сердца.
В исследовании приняли участие 1075 человек. Из них у 555 пациентов была диагностирована так называемая преждевременная ишемическая болезнь сердца с анамнезом, включавшим стабильную и нестабильную стенокардию, сердечный приступ, а 520 человек составили контрольную группу. Средний возраст и половой состав: 45 лет, 87% мужчины — в основной группе, 44 года и 86% мужчин — в контрольной. Пациенты и контрольные группы набирались из базы данных Genes in Madeira и Coronary Disease (GENEMACOR). По обеим группам замерялись факторы риска и генетические предрасположенности.
Преждевременная ишемическая болезнь сердца, то есть ранняя (до 55 лет) патология снабжения кровью миокарда, возникает из-за поражения коронарных артерий. Мужчины страдают от этого заболевания чаще женщин, этим обусловлен гендерный состав участников исследования.
У участников исследования замеряли пять модифицируемых факторов риска: частое курение, отсутствие физической активности, диабет, повышенный уровень холестерина, высокое давление. Также всем участникам провели секвенирование генома, чтобы оценить риски ишемической болезни сердца или, например, повышенного давления, которые могут быть связаны с наследственностью.
Семьдесят три процента пациентов имели как минимум три фактора риска из пяти. При этом в контрольной группе три фактора и более имели всего тридцать один процент людей. Кроме того, факторы оказались прочно связаны с ишемической болезнью сердца: в обеих группах вероятность ее возникновения росла экспоненциально с каждым новым фактором риска. Вероятность развития заболевания была в три раза выше при наличии одного фактора, в семь раз выше — при наличии двух, а в 24 раза выше — при наличии трех.
Генетическая оценка риска, содержащая 33 варианта, которые, как предполагается, способствуют развитию ишемической болезни сердца, а также предрасположенности к другим факторам, показывает, что средний балл у пациентов — по сравнению с контрольной группой — выше. Однако, по результатам работы, вклад генетики в риск возникновения и развития ишемической болезни сердца снизился, так как выросло количество модифицируемых факторов.
Автор исследования, доктор Жоао А. Соуза из больницы Фуншала, Португалия, отмечает: «В своей клинической практике мы часто слышим, как молодые пациенты с преждевременными сердечными заболеваниями «ищут убежища» и объяснений в своей генетике/семейной истории. Однако, если посмотреть на данные нашего исследования, эти молодые пациенты часто бывают курильщиками, физически неактивными, с высоким уровнем холестерина и высоким кровяным давлением — и все это можно изменить».
Как указывают авторы, несмотря на то, что данные подтверждают влияние генетики на развитие ишемической болезни сердца, внешние факторы влияют намного сильнее. И чем больше внешних факторов, тем меньшую роль играет собственно генетическая предрасположенность. При этом именно пациенты с такой предрасположенностью должны быть внимательнее к тому, чтобы вести здоровый образ жизни.
«Наше исследование предоставляет убедительные доказательства того, что люди с семейной историей преждевременных пороков сердца должны вести здоровый образ жизни, поскольку их плохое поведение может быть более серьезным фактором, способствующим развитию сердечных заболеваний, чем генетика. Это означает, что нужно бросить курить, регулярно заниматься спортом, соблюдать здоровую диету, а также проверять артериальное давление и уровень холестерина», — подытоживает Соуза.
В День знаний, 2 сентября, возобновил после летних каникул свою деятельность учебно-тренировочный отдел Центра.
Первое занятие, которое провели инструкторы-преподаватели школы медицины катастроф, было выездным, и прошло оно в детском учреждении санаторного типа "Незабудка" для детей, которые находятся в нём на оздоровлении.

Ребятам рассказали о работе скорой помощи и правилах обращения в службы экстренного реагирования. Они узнали, как, в случае необходимости, самим осуществить вызов, какие правила следует при этом соблюдать и как отвечать на вопросы диспетчера.
Не осталось без внимания оказание первой доврачебной помощи, о которой ребята узнали в доступной форме. Им наглядно продемонстрировали, как необходимо фиксировать конечности при переломах, накладывать жгут при кровотечениях; кроме того, рассказали, какие подручные средства можно использовать, оказывая помощь. При этом в качестве статистов выступали и дети, и воспитатели. Также детворе показали манекены, на которых в учебных классах Центра проводят обучение и отрабатывают приёмы по оказанию первой помощи.

Интерес вызвало знакомство с автомобилем скорой помощи – его оснащением и используемой аппаратурой. Детей обрадовала возможность побывать внутри салона, увидеть всё, потрогать своими руками и сделать фото на память. С интересом они воспринимали для себя всё новое. Звуки сирены и подмигивание проблесковых маячков завершили встречу.
Неалкогольная жировая дистрофия печени была впервые описана как отдельная клиническая единица четыре десятилетия назад. Тем не менее, она стала центром внимания гепатологов из-за высокой распространенности и возрастающего влияния на прогрессирование болезни печени до терминальной стадии. В связи с этим, в данной статье предлагается к прочтению обзор информации.
Неалкогольная жировая дистрофия печени (НАЖДП) вызвана накоплением жира в печени; состояние может прогрессировать с течением времени, увеличивая риск развития цирроза и гепатоцеллюлярной карциномы. Распространенность быстро растет из-за глобального распространения ожирения и сахарного диабета 2 тип; по расчетам ученых НАЖДП станет показанием номер 1 для трансплантации печени в течение следующего десятилетия.
.
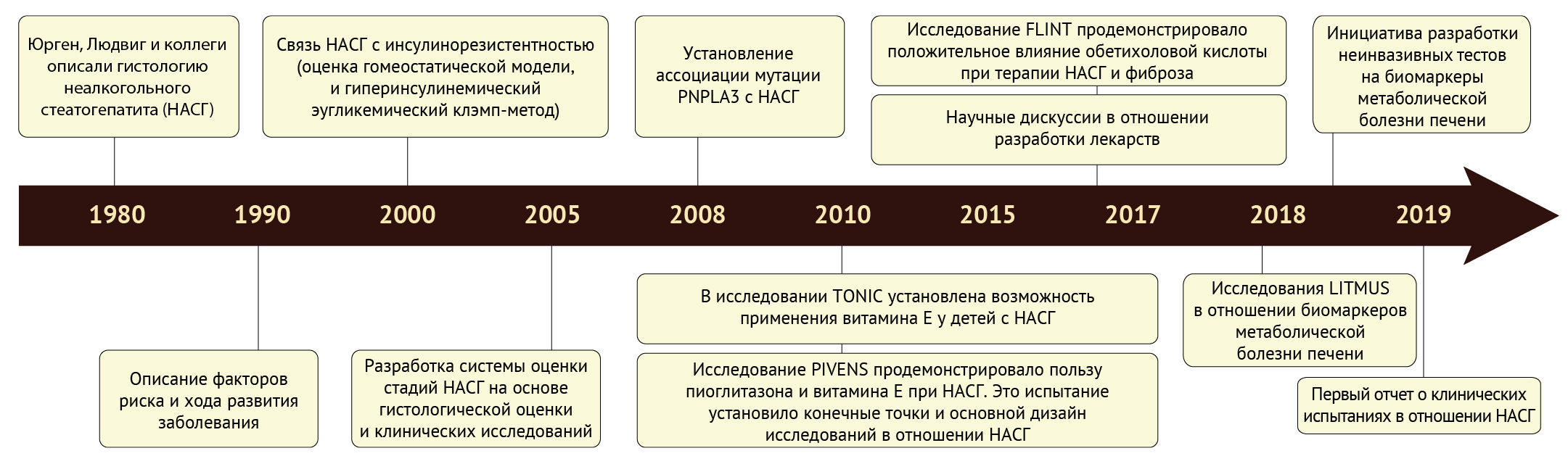
Рисунок 1. Хронология основных событий в мире науке, связанных с неалкогольной жировой дистрофией печени
Уже сейчас неалкогольная жировая болезнь печени является самой распространенной хронической болезнью печени во всем мире. Ученые оценили распространенность, частоту и результаты НАЖДП среди населения Азии, проведя анализ исследований, в которых сообщалось о распространенности, заболеваемости и исходе НАЖДП в PubMed, EMBASE и Кокрановской библиотеке с момента создания ее базы данных до 17 января 2019 года. Были учтены только те исследования, которые охватывали разные группы людей и многолетние обсервационные исследования пациентов с НАЖДП, диагностированной по УЗИ, показателям сыворотки крови или биопсии печени. Двое ученых независимо друг от друга проверяли и анализировали данные. Суммарные оценки были рассчитаны с использованием модели со случайными эффектами. Исследование зарегистрировано в PROSPERO, номер CRD42018088468.
Для анализа были отобраны 237 исследований (13 044 518 участников). Общая распространенность НАЖДП, независимо от метода диагностики, составила 29,62 %. Распространенность НАЖДП значительно увеличивалась с течением времени (25–28 % в период с 1999 по 2005 год, 28,46 % в период с 2006 по 2011 год и 33,90 % между 2012 и 2017). Суммарный годовой уровень заболеваемости НАЖДП составил 50,9 случая на 1000 человеко-лет. У пациентов с НАЖДП ежегодная заболеваемость гепатоцеллюлярной карциномой составила 1,8 случаев на 1000 человеко-лет , а общая смертность — 5,3 на 1000 человеко-лет. Распространенность НАЖДП в мире и особенно в Азии растет и связана с плохими исходами, включая гепатоцеллюлярную карциному и смерть.
Также становится все более очевидным, что НАЖДП не только влияет на печень, но также может увеличить риск развития других заболеваний, включая СД 2 типа, сердечно-сосудистые заболевания и хронические заболевания почек (ХБП), которые являются распространенной проблемой здравоохранения. Накопленные данные свидетельствуют о том, что НАЖДП усиливает резистентность к инсулину, предрасполагает к атерогенной дислипидемии и способствует высвобождению различных провоспалительных факторов, протромботических факторов и профиброгенных молекул, которые могут способствовать повреждению тканей сосудов и почек. Кроме того, взаимовлияние пораженных органов или тканей друг на друга при этих заболеваниях может привести к дальнейшему нарушению функции и ухудшению прогнозов лечения. Все больше фактических данных указывает на тесную связь между НАЖДП и ХБП. Существуют причинно-следственные связи между НАЖДП и ХБП или нет — еще предстоит установить окончательно.
Клиника
НАЖДП — это термин, который охватывает весь клинико-патологический спектр заболеваний печени, начиная от простой жировой инфильтрации более 5 % гепатоцитов (простой стеатоз печени), до жировой инфильтрации, совмещенной с воспалением (неалкогольный стеатогепатит; НАСГ) до прогрессирующего фиброза и, в конечном счете — цирроза, который может прогрессировать до гепатоцеллюлярной карциномы.
Диагноз НАЖДП основан на трех критериях:
- стеатоз печени, подтвержденный на УЗИ или гистологически;
- умеренное потребление алкоголя — обычно 20 г в день для женщин и 30 г в день для мужчин;
- отсутствие конкурирующих причин для стеатоза печени (таких как вирусы, лекарства, избыток железа или аутоиммунитет).
В целом, клинические признаки и симптомы заболевания печени отсутствуют у большинства пациентов с НАЖДП на момент постановки диагноза; умеренная гепатомегалия часто является единственным признаком, хотя некоторые пациенты сообщают об усталости и чувстве сытости или дискомфорта в животе. У значительного числа пациентов с НАЖДП наблюдаются типичные признаки метаболического синдрома (абдоминальное ожирение, атерогенная дислипидемия, гипертония, резистентность к инсулину, непереносимость глюкозы или сахарный диабет 2 типа).
Наиболее распространенной и часто единственной патологией, обнаруживаемой при лабораторных исследованиях у пациентов с НАЖДП, является умеренно повышенный уровень ферментов печени в сыворотке (аминотрансферазы и γ-глутамилтрансферазы). Другие нарушения (например, тромбоцитопения, повышение уровня билирубина и увеличение протромбинового индекса) могут быть обнаружены у пациентов с более запущенной дистрофией (например, цирроз). Однако уровень ферментов печени в сыворотке не является надежными маркером для скрининга и диагностики НАЖДП и поэтому не должен интерпретироваться без дальнейшего исследования. У пациентов с нормальными уровнями ферментов печени в сыворотке крови вполне может быть диагностирована НАЖДП.
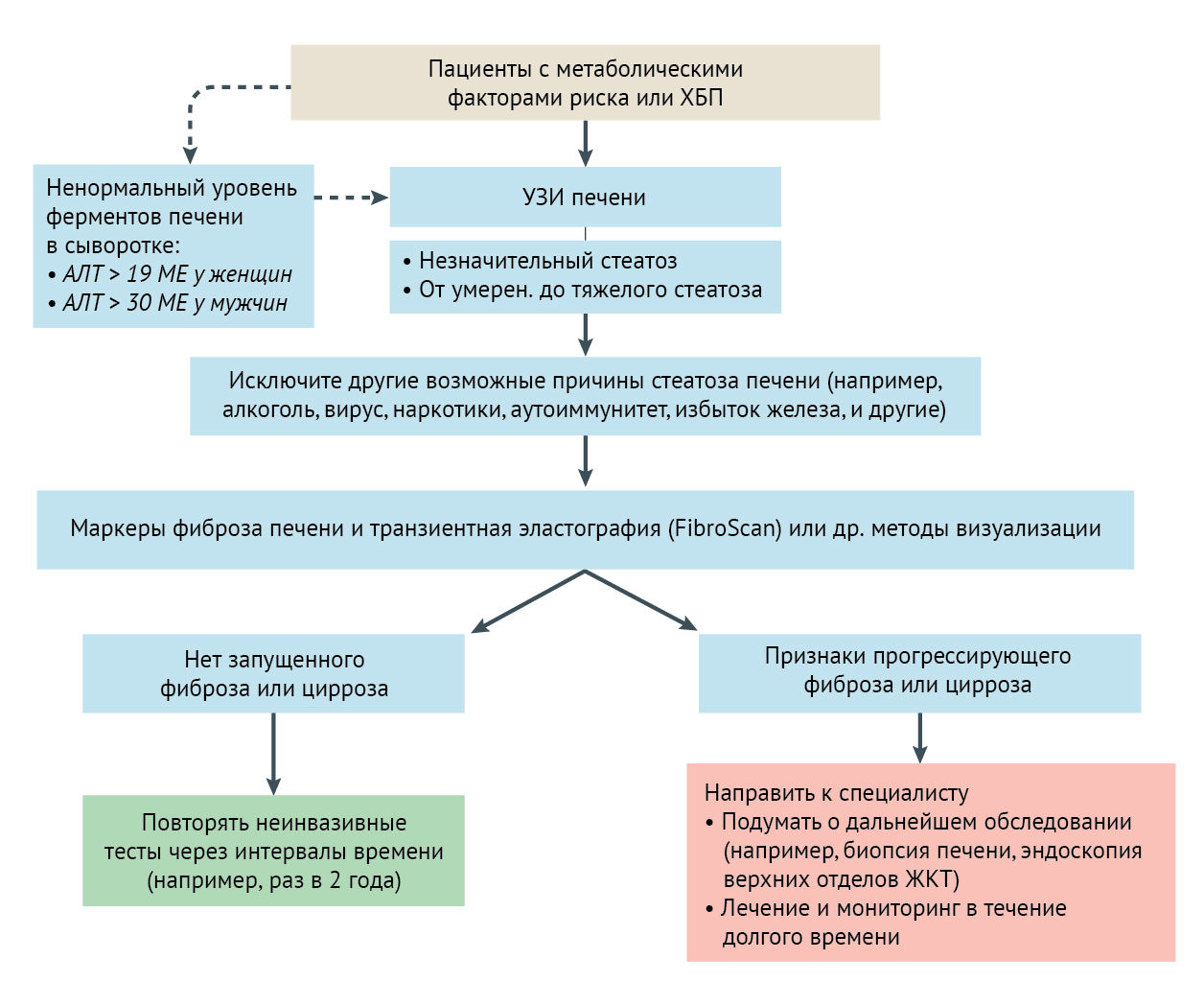
УЗИ печени является рекомендуемым методом визуализации первой линии для выявления НАЖДП в клинической практике. При ультразвуковом исследовании стеатоз печени характеризуется типичным диффузным увеличением эхогенности (так называемая светлая печень). Ультрасонография выявляет стеатоз печени с хорошей диагностической точностью, демонстрируя чувствительность и специфичность приблизительно 85 % и 95 %, соответственно (при инфильтрации печени жиром не менее 20-30 %). Кроме того, ультрасонография относительно недорога и может помочь клиницистам исключить другие причины заболеваний печени и выявить любые ранние признаки цирроза или портальной гипертензии. На сегодняшний день Т1-взвешенная МРТ с двойным эхом и протонная магнитно-резонансная спектроскопия определяют стеатоз печени с наилучшей диагностической точностью. Протонная магнитно-резонансная спектроскопия позволяет количественно оценить содержание триглицеридов в печени, обладает превосходной воспроизводимостью и чувствительностью, но требует значительных ресурсов и не может надежно отличить простой стеатоз от неалкогольного стеатогепатита.
Прогрессирование от простого стеатоза до НАСГ и далее до прогрессирующего фиброза, а также масштаб и стадия фиброза представляют особый клинический интерес, поскольку известно, что осложнения, связанные с терминальной стадией заболевания печени, возникают у пациентов с НАЖДП, у которых диагностирован прогрессирующий фиброз. Биопсия печени остается стандартной процедурой диагностики НАСГ и установления степени поражения печени и фиброза у пациентов с более запущенной НАЖДП, но эта процедура является инвазивной, потенциально рискованной и может привести к ошибочному результату, поэтому она не подходит для мониторинга пациентов или для диагностики в больших группах. Ряд неинвазивных тестов на биомаркеры, большинство из которых требуют дальнейшей проверки могут быть полезны для выявления пациентов с НАЖДП, которым требуется биопсия печени для постановки окончательного диагноза. Чувствительность и специфичность этих неинвазивных тестов для оценки прогрессирующего фиброза печени также были описаны.
Система оценки фиброза FIB-4 score учитывает клинические и лабораторные переменные, такие как: возраст, уровень аминотрансфераз и альбумина в сыворотке, количество тромбоцитов, индекс массы тела и статус диабета. Расширенный тест фиброза печени (ELF) и FibroTest являются примерами запатентованных методов, которые были предложены для неинвазивной оценки прогрессирующего фиброза печени в соответствии с конкретными сывороточными биомаркерами. Другой подход к постановке диагноза фиброза печени, известный как FibroScan, измеряет скорость низкочастотной упругой волны, распространяющейся через печень: чем жестче ткань, тем быстрее распространяется волна. Тем не менее, во многих случаях (~ 20 % пациентов; в основном, пациенты с ожирением), этот подход не гарантирует точного результата, и его использование нежелательно у пациентов с ожирением.
.
.
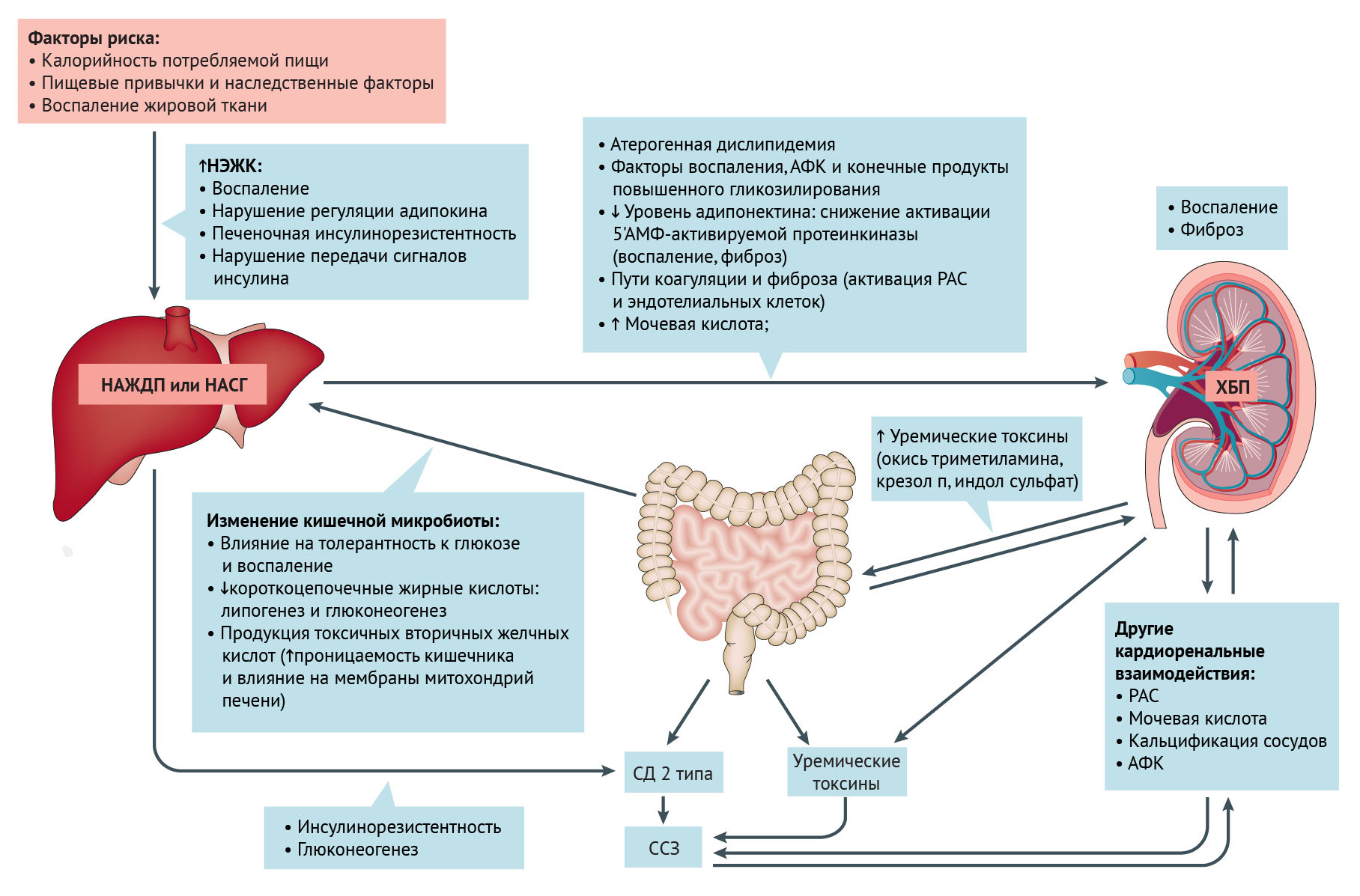
Прогрессирование дисфункции печени запускает пути, которые могут влиять на развитие ХБП. Например, инсулинорезистентность и атерогенная дислипидемия, а также провоспалительные факторы, протромботические факторы и профиброгенные молекулы могут способствовать повреждению тканей сосудов и почек. Снижение активации 5ʹ-AMP-активированной протеинкиназы в ответ на снижение уровня адипонектина дополнительно стимулирует провоспалительные и профиброгенные механизмы. Активация ренин-ангиотензиновой системы и эндотелиальных клеток также может способствовать дисфункции печени и почек за счет усиления окислительного стресса, воспаления и процессов коагуляции.
Повышенная продукция уремических токсинов кишечной микробиотой в условиях ХБП может вызывать дальнейшее повреждение почек, печени и сердечно-сосудистой системы через воспалительные, окислительные и фиброзные пути. Дисбиоз кишечной микробиоты, который часто возникает при ожирении, потенциально влияет на НАЖДП, ХБП и сахарный диабет 2 типа через сложные механизмы. Наконец, сердечно-сосудистые заболевания (ССЗ), риск которых увеличивается при НАЖДП, СД 2 типа или дисбиозе кишечника, могут влиять на развитие почечной дисфункции (и наоборот) посредством кардиоренальных взаимодействий.
Неалкогольная жировая дистрофия печени (НАЖДП) тесно связана с печеночной инсулинорезистентностью. Накопление печеночного диацилглицерина активирует PKC-ε, нарушая активацию рецептора инсулина и стимулированный инсулином синтез гликогена. Резистентность периферического инсулина косвенно влияет на метаболизм глюкозы и липидов в печени, увеличивая поток субстратов, которые способствуют липогенезу (глюкоза и жирные кислоты) и глюконеогенезу (ацетил-КоА, происходящий из глицерина и жирных кислот, аллостерического активатора пируваткарбоксилазы). Потеря веса с помощью диеты или бариатрической хирургии эффективно лечит НАЖДП, но лекарства, специально одобренные для лечения НАЖДП, отсутствуют. Некоторые новые фармакологические препараты широко применяются для изменения энергетического баланса или влияния на пути, которые способствуют НАЖДП (например, агонисты для PPAR γ, PPAR α / δ, FXR и аналоги для FGF-21 и GLP-1). Другие специфически ингибируют ключевые ферменты, участвующие в синтезе липидов (например, митохондриальный переносчик пирувата, ацетил-КоА-карбоксилаза, стеароил-КоА-десатураза и моноацил- и диацил-глицерол-трансферазы). Наконец, новый класс митохондриальных разобщающих агентов, нацеленных на печень, увеличивает расход энергии на гепатоцеллюлярные клетки, препятствуя метаболическим и печеночным осложнениям НАЖДП.
Министерство здравоохранения ЛНР в ближайшее время планирует закупить для лечебных учреждений Республики машины скорой помощи и медицинское оборудование. Об этом на брифинге в ЛуганскИнформЦентре сообщила министр здравоохранения ЛНР Наталья Пащенко.
Она отметила, что на сегодняшний день ведомство ведет работу по оптимизации системы здравоохранения, что позволит повысить качество медицинских услуг и улучшить условия оказания помощи.
"На сегодняшний момент уже ведется работа над приведением в соответствие коечного фонда, и уже в ближайшее время мы планируем начать глобальные перемены в здравоохранении по модернизации именно системы и по улучшению качества оснащения нашего здравоохранения", - сказала министр.
"Будут в этом году, я думаю, закуплены машины скорой медицинской помощи. Это первый глобальный шаг по улучшению оказания экстренной неотложной помощи. Планируется также закупка оборудования в ближайшее время, так как материально-техническая база крайне устаревшая", - сообщила Пащенко.
Руководитель Минздрава уточнила, что оборудование в медучреждениях Республики не обновлялось более 60 лет.
"Пока что первые шаги сделаны по оснащению наших республиканских учреждений, таких как республиканская клиническая больница, республиканская детская клиническая больница, онкологический диспансер", - добавила она, отметив, что теперь внимание Минздрава сосредоточено на обеспечении первичного звена.
"То есть, поликлиники и стационары сегодня должны получить аппаратуру, диагностическую, лечебную. Та, которая позволит своевременно и качественно установить диагноз и приступить к своевременному, качественному, полному лечению, и принесет пациенту скорейшее выздоровление", - рассказала Пащенко.
Ранее глава ЛНР Леонид Пасечник провел в Луганске совещание с главами городов и районов Республики, а также представителями министерств ЛНР по вопросу оптимизации системы здравоохранения.
Пащенко также сообщала, что Министерство здравоохранения ЛНР с целью повышения уровня оказания помощи населению пересматривает направления финансирования в отрасли.
ЛуганскИнформЦентр — 30 августа — Луганск
Министерство здравоохранения ЛНР ведет работу по реорганизации луганской Специализированной железнодорожной больницы в Клинику медицины катастроф. Об этом на брифинге в ЛуганскИнформЦентре сообщила министр здравоохранения ЛНР Наталья Пащенко.
Ранее Правительство ЛНР приняло распоряжение о реорганизации железнодорожной больницы путем присоединения учреждения к Луганскому республиканскому центру экстренной медицинской помощи и медицины катастроф. Итогом процедуры станет создание Клиники медицины катастроф как филиала Центра. Завершить реорганизацию планируется до 31 марта 2020 года.
"Еще один глобальный и важный шаг сделан сегодня Министерством здравоохранения – уже идет работа над пересмотром функций нашей железнодорожной больницы, которая ранее обслуживала только спецконтингент. Сегодня эта больница будет участвовать в оказании помощи всему населению как Луганска, так и наших регионов", - отметила Пащенко.
"Это будет клиника катастроф, в которой мы уже открываем сейчас деятельность военно-врачебной комиссии совместно с Народной милицией и при поддержке Правительства", - уточнила министр.
Она добавила, что такой вопрос "назрел очень давно, он важен для Республики и очень глобален".
ЛуганскИнформЦентр — 30 августа — Луганск










