Новости
Тубулопатии со вторичным гиперальдостеронизмом, сопровождающиеся потерей солей (ТСПС), обусловлены четко определенными наследственными патологиями канальцев почки. В патогенезе ТСПС в основном участвуют два сегмента дистального отдела нефрона: восходящее колено петли Генле (ВКПГ) и дистальный извитой каналец (ДИК). Функции сегментов до и после плотного пятна весьма различны, и это оказывает существенное влияние на клиническую картину патологий петли Генле и ДИКа — синдромов, подобных Барттеру и Гительману. Дефекты водонепроницаемой части восходящего колена, главная функция которого — реабсорбция солей, приводят к значительным потерям электролитов и воды, аналогично эффектам петлевых диуретиков (фуросемид). Напротив, дефекты в ДИКе, с его незначительной способностью к реабсорбции соли, учитывая его главную функцию (контроль экскреции кальция и магния), вызывают хронический дисбаланс электролитов, аналогичный последствиям хронического лечения тиазидами.
Наиболее тяжелое состояние развивается при сочетании патологий петли Генле и ДИКа. Оно сходно с усиленным мочегонным эффектом от совместного лечения петлевыми диуретиками и тиазидами. Помимо использования солевых растворов в терапии пациентов с данной патологией, ингибиторы простагландин E2-синтазы (например, чистый фуросемид) являются наиболее эффективным терапевтическим вариантом при полиурических расстройствах петли Генле, особенно у недоношенных детей с обезвоживанием и снижением ОЦК. При патологиях ДИКа блокаторы ренин-ангиотензин-альдостероновой системы (РААС), которые могут рекомендоваться после приема соли, калия и магния, считаются недостаточными. Похоже, что большинству пациентов с ТСПС на протяжении всей жизни требуется комбинация различных препаратов.
Наследственные тубулопатии: синдром Барттера и Гительмана
Синдромы Барттера и Гительмана являются редкими наследственными тубулопатиями, сопровождающимися потерей солей (ТСПС), что приводит к гипокалиемии. Они характеризуются дисфункцией трансэпителиального транспорта электролитов в восходящем колене петли Генле или дистальном извитом канальце (патологии ДИКа). Также встречается сочетание этих патологических процессов (комбинированные нарушения). Гипокалиемический алкалоз служит отличительной чертой патологий петли Генле и ДИКа и позволяет отличить их от тубулопатий, сопровождающихся потерей соли, в других отделах нефрона.
Синдром Гительмана является гораздо более распространенным заболеванием, чем синдром Барттера. В докладе из исследования Framingham Heart Study распространенность для синдрома Гительмана составляла 1:40 000 случаев по сравнению с 1:1 000 000 случаев для синдрома Барттера. Более низкая распространенность синдрома Барттера в популяции может быть частично обусловлена пренатальной или неонатальной смертностью, вызванной данной патологией, вследствие которой синдром не был диагностирован.
Общий обзор
Функции ВКПГ и ДИКа различны, а значит, патология этих сегментов нефрона вызывает совершенно разные изменения. Для оценки их отличий необходимо понимать основные механизмы транспорта электролитов и воды через эпителиальные клетки в трех основных частях дистальных канальцев: восходящее колено петли Генле, ДИК и дистальный отдел нефрона, чувствительный к альдостерону (ДОНЧА), включающий конечную часть ДИКа, трубочки, соединяющие ДИК и собирательные трубочки, и собирательные трубочки.
В восходящем колене петли Генле ключевым звеном в активном транспорте ионов Na+ и Cl–в клетки почечного канальца является чувствительный к фуросемиду натрий-калий-2-хлорид-котранспортер NKCC2. Ионы Na+ активно откачиваются из клеток восходящего колена петли Генле посредством базолатеральной Na+/K+-ATФазы, в то время как как Cl–покидает базальный полюс клетки через определенные каналы-переносчики ионов хлора (ClC-Ka и ClC-Kb). Для правильной работы обоих каналов-переносчиков ионов хлора требуется b-субъединица барттина. В отличие от ионов Na+ и Cl–, K+ повторно возвращается обратно в жидкость канальца через апикальную мембрану с помощью проницаемого для калия ионного канала — почечного наружного медуллярного калиевого канала (ПНМКК). Таким образом, неповрежденный ПНМКК необходим для создания положительного трансэпителиального потенциала просвета, который используется для активной реабсорбции трансцеллюлярной соли, а также для поддержания движущей силы пассивной парацеллюлярной транспортировки ионов Ca2+ и Mg2+ в восходящее колено петли Генле.
ДИК, который начинается после плотного пятна, играет важную роль в почечной экскреции хлорида натрия (около 10 % отфильтрованной нагрузки), а также кальция и магния (приблизительно по 8–10 % каждого). Как и в восходящем колене петли Генле, активный транцеллюлярный перенос соли в ДИКе обеспечивается за счет деятельности базолатеральной Na+/K+-АТФазы. В основе активного транспорта ионов Na+ в клетки в начале ДИКа лежит работа апикально экпрессированного тиазид-чувствительного натрий-хлор-котранспортера NCCT. В этой части ДИКа активность Na+/K+-АТФазы дополняется калиевым каналом внутреннего выпрямления Kir4.1, который облегчает базолатеральный выход ионов Na+. После внутриклеточного поглощения вместе с ионами Na+ ионы Cl–покидают клетку через ClC-Kb (ClC-Ka не экспрессирован в ДИКе). Как следствие нарушения транспорта ионов Na+, при любой патологии ДИКа внутриклеточная концентрация Na+может быть понижена, что должно повысить поглощение ионов Na+ и увеличить экскрецию ионов Са2+ через клеточную мембрану в почечный интерстиций. Независимо от патогенеза гипокальциурия является отличительной чертой патологии ДИКа.
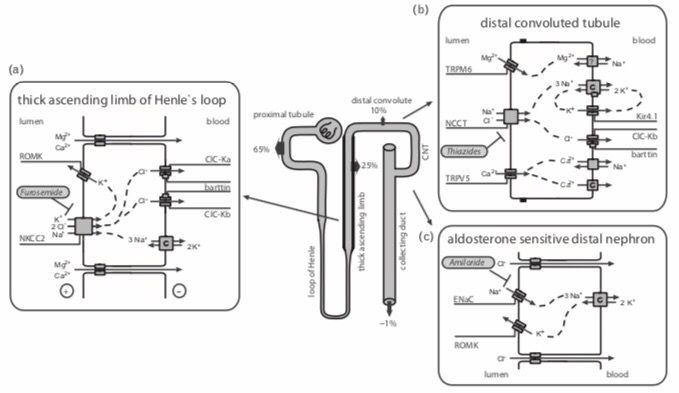 Рисунок 1 ❘ Реабсорбция растворенных веществ в восходящем колене петли Генле (ВКПГ), дистальном извитом канальце (ДИКе) и дистальном отделе нефрона, чувствительному к альдостерону (ДОНЧА), включая позднюю часть ДИКа, трубочки, соединяющие ДИК и собирательные трубочки, и собирательные трубочки.
Рисунок 1 ❘ Реабсорбция растворенных веществ в восходящем колене петли Генле (ВКПГ), дистальном извитом канальце (ДИКе) и дистальном отделе нефрона, чувствительному к альдостерону (ДОНЧА), включая позднюю часть ДИКа, трубочки, соединяющие ДИК и собирательные трубочки, и собирательные трубочки.
В ВКПГ(а) NaCl реабсорбируется фуросемид-чувствительным NKCC2 каналом вместе с калием, который затем рециркулирует через ROMK калиевые каналы. Кальций и магний пассивно реабсорбируются через парацеллюлярный путь.
В ДИКе (b) реабсорбция соли происходит через котранспортер NCCT. Как и в ВКПГ, Na+ реабсорбируется в базолатеральном полюсе клетки с помощью Na+/K+-АТФазы, и Cl– покидает клетку через хлорные каналы. В этой части нефрона работа Na+/K+-АТФазы дополняется калиевыми каналами Kir4.1, которые облегчают базолатеральную реабсорбцию Na+ путем рециркуляции калия обратно в почечный интерстиций. Реабсорбция магния и кальция в ДИК является активной и обусловлена транспортом через селективные ионные каналы (TRPM6 и TRPV5 соответственно). В ДОНЧА калиевые каналы ROMK, в дополнение к их роли в ВКПГ, необходимы для секреции ионов калия в обмен на реабсорбцию натрия через эпителиальные натриевые каналы (ENaC) под влиянием альдостерона.
Классификация
Согласно патофизиологическиму и фармакологическому подходам, ТСПС могут быть разделены на две основные группы патологий канальцев почек: дефекты водонепроницаемой части восходящего колена, аналогичные эффекту петлевых диуретиков (фуросемид), и дефекты в ДИКе, аналогичные последствиям хронического лечения тиазидами. Первая группа далее подразделяется на патологии ВКПГ, вызванные генетическим дефектом в гене NKCC2 или гене ROMK (L1 и L2 соответственно). Вторая группа включает в себя нарушения, связанные с генетической патологией в каналах NCCT, ClC-Kb или Kir 4.1 (DC1, DC2 или DC3 соответственно). Генетические патологии ВКПГ также называются синдромом Барттера типа I и типа II, а патологии ДИКа — синдромом Гительмана, синдромом Барттера тип III и синдромом EAST. Тип L1 представляет собой фуросемид-подобную ТСПС, тогда как тип L2 представляет собой, прежде всего, фуросемид-подобную ТСПС с транзиторной гиперкалиемией из-за недостатка экспрессии ROMK канала в ДИКе, трубочках, соединяющих ДИК и собирательные трубочки, и собирательных трубочках, где это необходимо для секреции калия.
Комбинация патологий ДИКа и ВКПГ является одной из самых тяжелых категорий ТСПС, и это состояние образует третью группу: фуросемид-тиазидоподобную ТСПС (тип L-DC). Генетически это комбинированное расстройство относится к синдрому Барттера с сенсоневральной глухотой. В настоящее время эта группа патологий подразделяется далее на L-DC1 (синдром, вызванный комбинированными генетическими дефектами в каналах ClC-Ka и ClC-Kb) и L-DC2 (синдром, вызванный генетическим дефектом в b-субъединице барттина).
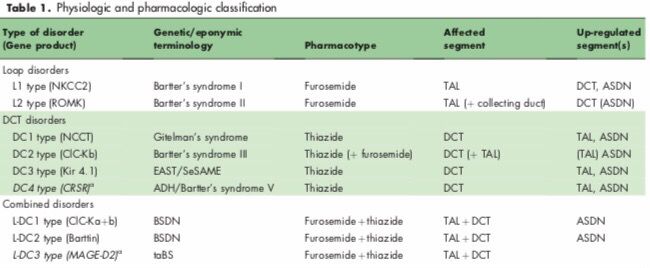 Рисунок 2 ❘ Сегмент в круглых скобках имеет второстепенное значение для клинического проявления.
Рисунок 2 ❘ Сегмент в круглых скобках имеет второстепенное значение для клинического проявления.
ADH — аутосомно-доминантная гипокальциемия; ASDN — дистальный отдел нефрона, чувствительный к альдостерону; BSDN — синдром Барттера с сенсоневральной глухотой; CaSR — кальциевый рецептор; DCT — ДИК; EAST/SeSAME — синдром, который сопровождает эпилепсия, атаксия, сенсорная глухота и тубулопатия; MAGE-D2 — меланома-ассоциированный антиген D2; taBS — переходный пренатальный синдром Барттера; TAL — ВКПГ.
Генетика и клинические проявления
Различные варианты синдрома Барттера — редкие наследственные нарушения, которые охватывают гетерогенную группу ТСПС, поражающих ВКПГ, с разнообразными причинами, но с общей точкой патогенеза — потерей функции NKCC2 канала. Среди фенотипов синдрома Барттера наиболее распространены мутации, которые влияют на ген KCNJ1 (канал ROMK), реже — на ген SLC12A1 (канал NKCC2), ген CLCNKB (канал ClC-Kb) и ген BSND (белок барттин). Нефрокальциноз типичен для фенотипов с мутациями генов KCNJ1 и SLC12A1. Хроническая почечная недостаточность, хоть встречается и редко, но все же обнаруживается среди фенотипов с мутациями в генах KCNJ1, CLCNKB и BSND (при этом нефрокальциноз встречается не всегда). Потеря слуха происходит только у пациентов с мутациями гена BSND.
Синдром Гительмана, также известный как семейная гипокалиемия с гипомагниемией, является одной из наиболее частых наследственных тубулопатий и характеризуется гипокалиемическим метаболическим алкалозом со значительной гипомагниемией и гипокальциурией. Болезнь вызвана мутациями гена SLC12A3, расположенного в локусе 16q13 16-й хромосомы, и имеет аутосомно-рецессивный тип наследования. Ген SLC12A3 кодирует NCC белок, экспрессирующийся в начальной части ДИКа, функция которого подавляется тиазидными диуретиками.
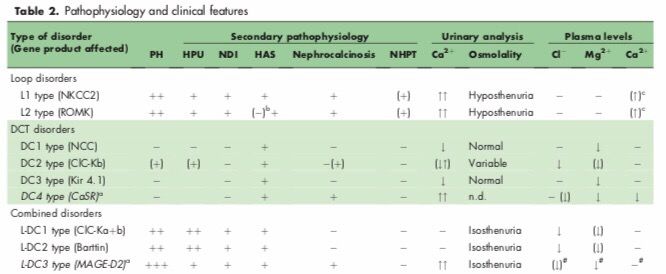 Рисунок 3 ❘ При всех перечисленных заболеваниях присутствует гипокалиемия и алкалоз. Стрелки вверх и вниз указывают соответственно на увеличение или уменьшение экскреции или концентрации. Знаки в круглых скобках указывают на то, что либо данный патофизиологический признак является вторичным и протекает в легкой форме, и/или изменения редко присутствуют, и/или незначительно отличаются от нормальных показателей.
Рисунок 3 ❘ При всех перечисленных заболеваниях присутствует гипокалиемия и алкалоз. Стрелки вверх и вниз указывают соответственно на увеличение или уменьшение экскреции или концентрации. Знаки в круглых скобках указывают на то, что либо данный патофизиологический признак является вторичным и протекает в легкой форме, и/или изменения редко присутствуют, и/или незначительно отличаются от нормальных показателей.
n. d. — не определено. CaSR — кальциевый рецептор; ClC — хлорный канал; HAS — гиперальдостеронизм; HPU — гиперпростагландинурия; MAGE-D2 — меланома-ассоциированный антиген D2; NCC — хлорангидрид натрия; NDI — нефрогенный несахарный диабет; NHPT — гиперпаратиреоз новорожденных; NKCC2 — натрий-калий-2-хлорид-котранспортер; PH — полигидрамнион; РОМК — внешний медуллярный калиевый канал.
Терапия
Общим в терапии как патологий ВКПГ, так и патологий ДИКа является восполнение потерянной жидкости (насколько это возможно). Цель должна состоять в том, чтобы восстановить баланс электролитов, пул минеральных веществ в организме и объем внеклеточной жидкости. Это самый эффективный способ лечения метаболического алкалоза. В остальном подход к лечению патологий ДИКа и ВКПГ значительно отличается. У младенцев с жизнеугрожающими патологиями ВКПГ восстановление баланса воды и электролитов (предпочтительно через центральный венозный катетер) является первой терапевтической мерой для предотвращения шока и острой почечной недостаточности. Однако необходимо понимать, что чрезмерная гемодилюция усугубит полиурию. Поскольку канальцевый ток мочи связан, по крайней мере частично, со стимуляцией синтеза почечного PGE2, показана антидиуретическая терапия с ингибитором синтеза PGE2 (например, индометацин). Из-за растущей уязвимости слизистой оболочки желудка к неселективным нестероидным противовоспалительным средствам (НПВС) селективные ингибиторы циклооксигеназы-2, например, целекоксиб, можно рассматривать в качестве терапии для детей и молодых взрослых с патологиями желудочно-кишечного тракта. У детей старшего возраста и взрослых пациентов с медленно развивающейся патологией ДИКа диета, богатая солью и калием, является основой краткосрочного и долгосрочного лечения. Однако следует отметить, что терапия с использованием магния предпочтительна в виде модифицированных органических солевых препаратов; она рекомендуется для эффективного лечения и профилактики осложняющей основное заболевание гипокалиемии. В частности, у пациентов с патологиями ДИКа и хондрокальцинозом, очевидно, связанным с гипомагниемией, отмечены улучшения в состоянии при назначении магния. Кроме того, после назначения магния значительно улучшается состояние беременных женщин, больных синдромом Гительмана, особенно с гиперемезисом (неукротимой рвотой).
Во всех регионах, независимо от сегодняшнего уровня дефицита, к 2021 г. обеспеченность первичного звена кадрами (врачами и средним медперсоналом) будет доведена до 95%. Об этом сообщила министр здравоохранения России Вероника Скворцова на встрече с членами Совета Федерации в рамках «Открытого диалога с министром».
Для реализации проекта по кадровому обеспечению дефицит специалистов с высшим и средним образованием определен по специальным расчетным формулам. Для каждого региона создана линейка полного устранения дефицита до 2024 г.
Для достижения указанных показателей был проанализирован выпуск во всех 46 медицинских вузах системы Минздрава, 40 медицинских факультетах системы Минобрнауки и двух классических университетах в Москве и Санкт-Петербурге. «Мы знаем линейки выпусков, сколько человек, куда и как должны передвигаться в этой системе. У нас очень большой ресурс, у нас нет проблем с устранением дефицита даже с тем учетом, что ежегодно 8–10% специалистов уходят на пенсию. Мы это тоже все учли», – отметила министр.
Министр подчеркнула сложность кадрового проекта, поскольку он касается не закупок, а живых людей. Специалистам должны предоставить жилье с возможностью дальнейшей приватизации, компенсировать оплату коммунальных услуг в течение 3–7 лет, дать служебные автомобили для объезда ФАП и сельских амбулаторий. Для этого должны быть приняты соответствующие законодательные акты на региональном уровне. В качестве удачного примера министр привела опыт Сахалина.
Вероника Скворцова упомянула роль программ «Земский доктор» и «Земский фельдшер» в решении кадровых проблем. Молодые специалисты, приезжающие не только в сельскую местность, но и в рабочие поселки, поселки городского типа, а с этого года и в города с населением менее 50 тыс. человек, получают единовременно 1 млн руб. (врачи) и 500 тыс. руб. (фельдшеры). Министр отметила также, что для учащихся в вузах по целевому набору определено время отработки – не менее трех лет, и по результатам 2017 г. уже 90% целевиков отрабатывают эти годы на том месте, для которого их готовили.
Подробнее: https://medvestnik.ru/content/news/Veronika-Skvorcova-k-2021-godu-obespechennost-pervichnogo-zvena-kadrami-dovedut-do-95.html
около 60% всех случаев смерти приходится на болезни системы кровообращения. Сердечно-сосудистые заболевания опережают в трагическом рейтинге онкологию в несколько раз. Ежегодно в мире от болезней сердца погибает 17 млн. человек. В Петербурге смертность от сердечно-сосудистых заболеваний достигла показателя 696,7 случаев на 100 тысяч населения.
Ишемическая болезнь сердца, инсульт, инфаркт миокарда лидируют среди причин летального исхода. Сердечно-сосудистые заболевания - это не только наследственность, но и результат нездорового малоподвижного образа жизни в постоянном стрессе и эмоциональных перегрузках, следствие вредных привычек и неправильного питания.
Причиной нарушения кровообращения является "засорение" сосудов и артерий холестериновыми бляшками. На почве атеросклероза развиваются многие патологии сердца и его сосудов, в том числе ишемическая болезнь сердца, нарушение коронарного кровообращения, часто приводящее к инфаркту миокарда. Сужение просвета артерии на 70 процентов ведет к критическому кровоснабжению миокарда, и начинаются необратимые процессы отмирания сердечной мышцы.
По статистике до 20% внезапных смертей обусловлены инфарктом миокарда, зачастую, в 30% случаев, люди в течение суток погибают, так и не обратившись в медицинское учреждение. Как правило, инфаркту миокарда предшествует сердечный приступ, и попытка перетерпеть, переждать, отлежаться может привести к трагическим последствиям. У кардиологов есть понятие "золотого часа". Если восстановление кровотока выполнено в течение часа с момента закупорки тромбом артерии, то спасти удается до 60% мышечных клеток сердца, а, следовательно, снижается вероятность смерти.
Сердечная боль - главный симптом инфаркта. Боль за грудиной, сдавливающая, колющая, отдающая в предплечье, сжимающая, отпускающая и появляющаяся опять. Боль обычно отдает в левую кисть, в лопатку, она может увеличиваться и уменьшаться. Одновременно могут возникнуть нехватка воздуха, сухой кашель, онемение рук и стоп, головокружение, тело и речь перестают слушаться. Прошибает холодный пот. Синеют губы. Кружится голова, а состояние - близко к обмороку.
Руководитель сосудистого центра 40-й больницы Светлана Владимировна Лебедева говорит:
"При сердечном приступе может быть тысяча оттенков боли. Боль может быть интенсивная, резкая и слабая, постоянная и отступающая. Есть такое крылатое выражение - "миокард - это время". Самое главное, что надо сделать при сердечном приступе, - это набрать номер неотложной помощи. Многие думают, что боль стихнет, и стоит переждать, надеются, что все обойдется, что можно отлежаться, что спасет сосед с валокордином, или что это изжога.
Человек трое суток не вызывал неотложку, - говорит Светлана Владимировна, показывая пухлую историю болезни, - а ведь инфаркт и инсульт - это основные причины, от которых умирают. Вот пациент ждал шесть часов перед тем, как набрать номер неотложки, вот - почти сутки, вот - восемь часов.
Посмотрите, что во время инфаркта происходит с сердцем. - Светлана Владимировна рисует в блокноте сердечную мышцу и поражённые атеросклерозом коронарные сосуды. - Тромбы могут полностью перекрыть артерию, сердце перестает получать кислород, и развивается обширный инфаркт, счёт идёт на минуты.".
Заведующий отделением скорой помощи 40-й больницы Геннадий Феликсович Бидерман:
"В Курортном районе скорая помощь доставляет пациента в стационар максимум за 15 минут. Электокардиограмму мы делаем сразу на дому, и она показывает, насколько и в какой области поврежден миокард. Если случай тяжелый, то в реанимации к приезду уже все готово к оперативному вмешательству".
Заведующий отделением рентгено-хирургических методов диагностики и лечения 40-й больницы Сергей Васильевич Власенко:
"У нас, сосудистых хирургов, есть такое выражение "дверь в баллон", то есть время до начала ангиопластики, так называемый критический "золотой час", когда нужно сделать всё возможное, чтобы как можно меньше пострадал миокард. При использовании баллонной ангиопластики со стентированием и медикаментозной терапии, показатели успешно выполненной коронарной ангиопластики достигают 90-95%".
Заведующий отделением реанимации и интенсивной терапии Дмитрий Альбертович Ильин:
"Самое главное при инфаркте - как можно скорее восстановить кровоснабжение сердечной мышцы. Если вовремя не доставить больного в реанимацию, исход может быть печальным. Для восстановления проходимости коронарных сосудов проводятся малоинвазивные хирургические процедуры в комбинации с медикаментозной тромболитической терапией. При необходимости проводится операция по шунтированию, то есть искусственно создаются новые обходные пути для тока крови".
Светлана Владимировна Лебедева:
"40 больница – это многопрофильный стационар полного цикла, у нас свои: поликлиника, скорая помощь, реанимационные отделения, кардиохирургия и реабилитация, не говоря уже о специалистах разных направлений. При сердечном приступе главное - это набрать номер "неотложки", не стесняться, не бежать к соседу за каплями. Сердце не проведешь, нельзя упускать время!
Cердечно-сосудистая хирургия сегодня достигла больших успехов в продлении жизни. Еще двадцать лет назад человек, переживший инфаркт, считался инвалидом. Сейчас современные методы лечения и лекарственные препараты возвращают людей к полноценной жизни спустя несколько месяцев после перенесенного инфаркта. Однако в постинфарктный период жизни требуется ответственное отношение к самому себе, которое включает не только переход на здоровый образ жизни и прием лекарств, но и постоянную диспансеризацию, регулярный мониторинг системы кровообращения".
Британский журнал Times Higher Education (THE) представил результаты одного из наиболее авторитетных и влиятельных рейтингов мировых университетов – «TheTimesHigherEducationWorldUniversityRankings2019». В список лучших вузов мира вошли РНИМУ имени Н.И. Пирогова и Первый МГМУ им. И.М. Сеченова.
Ежегодно издание публикует список ведущих высших учебных заведений всего мира. Данные для него, предоставленные компанией Thomson Reuters, включают в себя опрос экспертов, анализ деятельности вузов и сведения аудита. Каждый вуз оценивается по следующим направлениям: преподавание, научные исследования, цитирование, коммерциализация технологий и международные отношения – всего по 13 показателям с разным весом.
В публикуемой части рейтинга этого года более 1250 университетов мира из 86 стран. Всего в нее вошли 35 российских вузов (год назад было 27). Лучшие показатели у МГУ имени М.В. Ломоносова (он разделил 199-200 место с канадским Университетом Калгари). Первое место в рейтинге занял Оксфордский университет (Великобритания), за ним следуют Кембриджский (Великобритания) и Стэнфордский (США) университеты.
Скорая помощь должна не ограничиваться соблюдением нормативного времени доставки пациентов, а максимально быстро доставлять их к профильным врачам. Об этом сообщил главный внештатный специалист по скорой медицинской помощи Минздрава России, ректор Первого Санкт-Петербургского государственного медуниверситета Сергей Багненко 19 октября в Кисловодске на научно-практической конференции по внедрению инновационных технологий в практику скорой помощи.
«С учетом возможностей современных информационных технологий скорая должна доставить больного не просто в ближайшую больницу, а именно туда, где ему может быть оказана исчерпывающая медицинская помощь. И есть соответствующие специалисты, материалы, условия, квоты, если необходимо», — цитирует Сергея Багненко ТАСС.
Эксперт назвал актуальной задачу формирования «умных» приемных отделений, которые в мировой практике носят название emergency department. «Это специально устроенные отделения, в которых больные сортируются не просто по профилю — хирургия, терапия, травматология, гинекология. Сразу определяется и тяжесть состояния. Для тех, кто может двигаться самостоятельно, есть зал ожидания, там же могут находиться родственники — это зеленая зона. Есть желтая зона, в которой находятся более тяжелые пациенты, а третья — красная зона — это реанимация», — рассказал Сергей Багненко.
С первых секунд попадания в такое отделение больной определяется в нужную зону. Там уже выстроена вся диагностическая линейка, и в течение часа у пациента должен быть точный, обоснованный диагноз, по которому выстраивается дальнейшее лечение.
«Умное» отделение позволяет свести догоспитальный и госпитальный этапы в единую технологическую цепочку. Без перерыва, провала по времени, поиска дежурных и прочих помех лечения. Такие отделения сейчас создаются по стране. На мой взгляд, такое же должно появиться в Пятигорской больнице, которая станет центром для такого своеобразного медицинского округа Кавминвод», — отметил Сергей Багненко.
По словам эксперта, цифровые информационные технологии должны внедряться в работу. «И обработка вызовов, скорость прохождения сигнала должны быть сокращены до минут, чтобы бригада могла эффективно реализовывать время, отпущенное на дорогу и помощь пациенту. Технологии позволяют видеть машины в реальном времени, позиционировать их. Эта возможность закладывается в медицинские системы станций скорой помощи», — сообщил он.
«Более того, если мы говорим о медицине региона как о едином организме, тогда мы должны видеть в центральном колл- центре все случаи и отбирать из них те, которые нуждаются в переводе на региональный уровень, а может, и в эвакуации на федеральный уровень, если необходимая технология может быть реализована только там», —
Подробнее: https://medvestnik.ru/content/news/Sergei-Bagnenko-skoraya-doljna-dostavit-bolnogo-tuda-gde-emu-okajut-ischerpyvaushuu-medpomosh.html
120-летие Московской службы скорой помощи совпадает с ростом насилия по отношению к врачам и фельдшерам скорой. Нападение на врачей неотложки стало у нас обычным явлением. При этом медработники оказались совершенно беззащитны перед агрессией пациентов и их родственников. Им не может помочь ни профсоюз (нет даже корректной статистики нападений на врачей), ни Минздрав. Законопроекты об ужесточении наказания за нападение на медработников лежат в Думе мертвым грузом — после первого чтения прошло больше года (а после внесения и вовсе полтора года). Ни Минздрав, ни Госдума, ни Совет Федерации, также принимающие участие в разработке законопроекта, не могут объяснить, почему закон застопорился. «Огонек» выяснял, почему врачи остаются один на один с агрессивными пациентами
Сначала фельдшер подмосковной скорой сделал предупредительный выстрел в воздух. Потом выстрелил в ногу пациенту, для которого вызывали скорую. По словам фельдшера, ему довольно часто приходится сталкиваться с агрессией тех, кого он приехал спасать. Ему угрожали не только словом и кулаками, но и ножом. Поэтому на вызовы он ездит с травматическим пистолетом. В этот раз прохожие вызвали скорую к мужчине, который лежал без сознания на улице. Когда приехали медики, мужчина очнулся, нецензурно выругался, потом схватил камень и накинулся на фельдшера. Все закончилось ранением мужчины в ногу. Медики обработали рану и увезли буйного пациента в больницу.
«Фельдшер до конца оттянул момент огневого контакта,— прокомментировал историю в интернете врач московской скорой Александр Звягин.— В первую очередь он остался жив и здоров, в отличие от многих других сотрудников скорой, которые, попав в подобную ситуацию, были избиты, покалечены, просто морально растоптаны».
Закон не писан?
О том, что на врачей скорых регулярно нападают, известно. Но вот парадокс — никакой регулярно собираемой статистики нет. По информации Минздрава, за последние шесть лет произошло 1226 случаев травматизма при нападении. При этом медики считают, что реальная цифра гораздо выше. Системным изучением ситуации пытается заниматься профсоюз работников здравоохранения. Но, по их собственному признанию, собранные ими данные неполные. Последний мониторинг они проводили в 2012–2014 годах. Собрали сведения из 63 регионов. Выяснилось, что за два года 630 медицинских работников (из них больше половины — сотрудники скорой) получили травмы тяжелой степени от агрессивных действий. Вне этой статистики — оскорбления и «мелкие побои», которых несоизмеримо больше. Свежей статистики у профсоюза, который должен был бы отстаивать права врачей, тоже нет. Правда, уже пять лет профсоюз добивается ужесточения наказания за насилие в отношении врачей. И даже требует приравнять нападение на медработника к нападению на сотрудника правоохранительных органов, ввести наказание за оскорбление врачей. Потому что действующих Уголовного и Административного кодексов оказывается недостаточно. В 2014–2015 годах анализировались нападения на сотрудников станции скорой в Санкт-Петербурге. Всего было совершено 72 нападения с побоями. В 70 процентах случаев было отказано в возбуждении уголовного дела. Как выяснилось, не подпадают под статью «удары кулаками по голове», «кулаком по лицу», «ногой в живот», «плевок в лицо», «удар ногой по голове». В лучшем случае нападающие отделываются небольшим штрафом. Нападение квалифицируется как хулиганство. «Издевка! Как меню в ресторане,— возмущается Михаил Николаев из Волгограда, врач-анестезиолог-реаниматолог,— плюнуть в лицо доктору — 100 рублей, обозвать — тысяча рублей». Например, в Москве уголовной ответственностью для нападавших заканчиваются 10 процентов случаев, 18 процентов — административной.
«Нанесение вреда здоровью лицу, находящемуся при исполнении служебных обязанностей, отягчающее обстоятельство,— замечает главный технический инспектор труда Центрального комитета профсоюза работников здравоохранения РФ Юрий Гузнаев.— Но факты нападения на бригады скорой помощи с применением физической силы рассматриваются правоохранительными органами почему-то без учета этого. Сейчас наказать пациента или родственника, оскорбившего или ударившего человека в белом халате, очень сложно. Нужен отдельный закон, защищающий врачей».
На первое предложение профсоюза в 2013 году защитить медиков законодательно в правительстве ответили отказом. Но в начале прошлого года комитетом Госдумы по охране здоровья и тремя сенаторами все-таки были внесены целых два законопроекта, ужесточающих наказание за нападение на врачей. Медработников решили не приравнивать к полиции, но уголовную ответственность за препятствие их работе предусмотрели. В июле прошлого года законопроекты были приняты в первом чтении. И с тех пор все зависло. «Мы не можем понять, что произошло с законопроектами, почему все забуксовало,— говорят в профсоюзе,— мы писали в начале 2018 года письмо в Госдуму с вопросом, что с законопроектом, но ответа еще не получили».
«Огонек» также обратился в комитет ГД по охране здоровья, который возглавляет Дмитрий Морозов (он же один из авторов законопроекта). В течение двух недель в комитете готовили ответ, но в итоге отказались от комментариев. То же сделали и соавторы законопроекта из Совета Федерации, неофициально же было сказано, что законопроект находится в полной стагнации.
В Минздраве «Огоньку» ответили, что «в связи с высокой социальной значимостью вопроса, а также учитывая предметы регулирования законопроектов, в настоящее время изменения ко второму чтению дополнительно прорабатываются Минздравом России, федеральными органами исполнительной власти, а также экспертным медицинским сообществом». Сколько эта проработка будет длиться, неизвестно.
Бьют значит не любят
Такого количества нападений на врачей не было ни в 80-х, ни в огневые 90-е, признают в профсоюзе. Вот только несколько историй за август и сентябрь. В Калининграде пожилая пенсионерка накинулась с топором на фельдшера скорой. В Магнитогорске мужчина избил женщину-фельдшера. Житель Пскова напал на фельдшера прямо в машине скорой помощи. В Камчатском крае на бригаду скорой помощи напала толпа разъяренных мужчин. Они пытались открыть дверь реанимобиля и мешали его проезду, сопровождая свои действия угрозами и нецензурной бранью. В Уфе мужчина напал на врача бригады скорой помощи. Он ударил женщину-медика ногой в грудь и рукой по лицу. В Москве пьяная компания до полусмерти избила водителя скорой, когда тот отказался дать им таблетку от головной боли. В Бийске девушка с кухонным ножом набросилась на фельдшера скорой.
«Большую часть нападений на медиков совершают люди в состоянии алкогольного опьянения, и это не только больные, но и их родственники,— объясняет Михаил Андрочников, заместитель председателя профсоюза работников здравоохранения РФ.— Также участились нападения на улице. Конфликты происходят при парковке автомобиля, бывает, что скорой не дают проехать. Владельцы других автомобилей иногда вступают в конфликт не только с водителями скорой, но и с медицинским персоналом. Иногда доходит до потасовок и драк. Также есть еще психиатрические больные, к которым может приехать неподготовленная общепрофильная бригада. Но сейчас нарастает агрессия и со стороны обычных людей, они трезвые, психически здоровые, но при этом сильно раздражены. Как правило, это родственники пациента — они могут быть недовольны долгим доездом скорой или если врач действует не так, как им бы хотелось».
То есть одна из причин растущей агрессии в отношении врачей — недовольство состоянием здравоохранения в целом, считают в профсоюзе.
«Люди-то у нас стали маленько злые,— говорит Мария Святынюк, фельдшер из города Глазов (Удмуртия).— Я работаю 18 лет. И раньше было какое-то уважение к медицинскому работнику, доброжелательное отношение, а вот как пять лет назад началась оптимизация, люди становятся все агрессивнее и агрессивнее. Кроме скорой помощи никто им помощь не оказывает. Например, у нас терапевтов не хватает. Приезжаешь, говоришь: вызывайте терапевта, а они отвечают: у нас нет на участке терапевта. Стали больницы оптимизировать, люди перестали попадать к специалистам. Болеет человек — мы какую-то помощь можем оказать, но хронических-то больных лечить надо в стационаре, а они туда попасть не могут. Конечно, они злятся. Агрессия большая у людей, стараешься с ними по-хорошему и все равно. Вот у нас недавно девушка скорую вызвала. У нее бабушка умирала. Ну врач и фельдшер приехали, зафиксировали смерть. А она кинулась на них и ударила кулаками несколько раз в спину. Девушка не пьяная была, выглядела прилично».
Оптимизация здравоохранения сказалась на качестве работы скорой помощи, что раздражает граждан. Были сокращены специализированные бригады. В этом году Московская служба скорой помощи празднует аж два юбилея — 120 лет возникновения и 95 лет НИИ скорой помощи им. Склифосовского. Большие даты скорая отмечает крупными потерями: по информации «Огонька», в Москве были сокращены специализированные бригады: неврологические, кардиологические, кардиореанимационные, токсикологические (занимались острыми отравлениями). Столичной скорой не хватает педиатров. Иногда на детские вызовы едет не врач, а один фельдшер. По всей стране сокращают диспетчеров, которые принимают вызовы. В Харовской ЦРБ в Вологодской области круглосуточно работало четыре диспетчера. Полтора года назад двоих сократили. Ночью звонки принимали не диспетчеры, а сестры приемного покоя. Затем решили сократить и оставшихся двух диспетчеров. Все могут делать медсестры — и за больными ухаживать, и экстренные вызовы скорой принимать. После вмешательства межрегионального профсоюза работников здравоохранения «Действие» в ЦРБ удалось оставить одного диспетчера. Но ночью и в выходные он не работает. В Нижегородской области в городе Княгинино функции диспетчера передали санитарке, а потом, когда должность санитарки упразднили и ее перевели в уборщицы, вызовы принимала уборщица. Понятно, что люди, которые не могут дозвониться в такую скорую, потихоньку звереют.
По данным профсоюзов, диспетчеров часто оскорбляют — «звонят и орут матом», потому что скорая едет недостаточно быстро или потому что на вызов приехал не врач, а один фельдшер. Но при приеме вызова диспетчер не может определить, насколько адекватен пациент или его родственники.
«Из-за нехватки финансирования руководство служб скорой помощи вынуждено сокращать до минимума количество одновременно работающих бригад,— рассказывает Андрей Коновал, сопредседатель профсоюза медицинских работников "Действие".— Существует норматив — одна бригада на 10 тысяч населения. Часто этот норматив превышается. В некоторых районах, где ЦРБ сильно удалены от населенных пунктов, которые они обслуживают, скорая может ехать и три часа. Естественно, это злит людей, особенно когда ситуация экстренная. Кроме того, больше половины бригад скорой помощи (а в некоторых регионах и 80 процентов) не укомплектованы персоналом. То есть вместо двух человек — врача и фельдшера, как положено по нормативам Минздрава — на вызов приезжает только фельдшер. Общепрофильные бригады вынуждены оказывать время от времени реанимационную помощь, так как реанимационных бригад не хватает. Но если на вызове только один сотрудник, оказание, например, реанимационной помощи человеку с отеком легких просто невозможно».
Следствие неукомплектованности бригад — незащищенность медперсонала. Например, в подавляющем большинстве случаев в сельской местности на вызов приезжает одна женщина-фельдшер. И она совершенно беззащитна в случае агрессии. В прошлом году пьяная компания пыталась изнасиловать девушку-фельдшера, которая приехала на вызов одна (трое нападавших были в итоге осуждены на 8 лет). Когда в психиатрической бригаде на вызов приезжает один врач, это может привести к трагедии. В Ижевске пациент в белой горячке перерезал горло врачу, который приехал на вызов. По словам медиков, если бы с ним был фельдшер, который имел опыт работы в психиатрической бригаде, то, возможно, этого бы не произошло. Например, в Уфе сейчас полностью упраздняются скорые психиатрические бригады. Теперь справляться с психическими больными придется обычным фельдшерам.
Еще одна причина нападений на врачей, по мнению Андрея Коновала, в том, что врач перестал быть уважаемой фигурой. Пациентам внушается мысль, что они потребители медицинских услуг. То есть врач стал просто обслуживающим персоналом. А работники скорой помощи поставлены в такие условия, что времени на «обслуживание с улыбкой» у них не остается. Подавляющее большинство сотрудников скорой работает на полторы и две ставки. Во-первых, потому что персонала не хватает, во-вторых, потому что оклад за одну ставку слишком мал — 12–15–18 тысяч в зависимости от региона. Чтобы заработать 30–40 тысяч, фельдшер вынужден работать не сутки через трое как положено по нормативам, а сутки через двое или сутки через сутки. Если раньше нормой было 8–10 вызовов в сутки для одной бригады, то теперь обычным делом стало 15–20 вызовов, рассказывают медики. Часто сотрудники скорых даже не могут за смену нормально поесть — машина просто не успевает заехать на подстанцию на положенный 20-минутный перерыв. Нормативами оговорено, что сотрудники скорой не имеют права пользоваться туалетами в общественных местах или в квартирах. Неудобный физиологический вопрос становится реальной проблемой. Непрерывный рабочий день может длиться 32 часа. Не всегда медики в этих условиях готовы любезничать с пациентами. Физически изнуренный врач, сосредоточенный на своей работе, может не проявлять того политеса, который ждут от него пациенты. И это тоже приводит к конфликтам.
Все это подогревается общей растущей агрессией в российском обществе, считает Сергей Ениколопов, руководитель отдела медицинской психологии Научного центра психического здоровья.
«Дело в том, что агрессия — производная от страхов,— объясняет он.— Страх и тревога способствуют возникновению агрессии. Больной боится и часто действует импульсивно. Ему надо что-то делать, а объектом оказывается доктор, который для него связан с угрозой. В нашей российской действительности это часто еще умножается на алкоголь. Плюс общий агрессивный фон, связанный с сильным расслоением общества. И еще один важный момент — это влияние средств массовой информации и соцсетей. Нагнетание истерии в соцсетях провоцирует волну нападений. В конце Советского Союза, как только появились заметки о карательной психиатрии, за один месяц убили трех врачей и одну медсестру. Для неуравновешенных людей это действует как некая подсказка — вот, дескать, где источник угрозы. Сейчас происходит некая десакрализация врача. Если раньше это было полубожество, которое могло спасти, то сейчас врач — равнодушный взяточник. Поэтому на него можно и руку поднять».
Это подтверждают и сами врачи.
«После негативных публикаций пациенты мне говорили: "Правильно делают, что вас *** (бьют)",— рассказывает врач скорой из Волгограда,— то есть виновата не сама система здравоохранения, а конкретный врач, фельдшер, которого и можно ударить».
«Я выбираю не злиться»
Медики пытаются найти справедливость и привлечь нападавших к уголовной ответственности. Пишут заявления в полицию. Но чтобы дело было доведено до конца, как выясняется, нужно недюжинное упорство потерпевшего. А у врачей и фельдшеров скорой просто нет на это времени, да и юридических знаний.
«У меня за спиной есть несколько судов с попыткой привлечь к уголовной ответственности обидчиков. И ни разу уголовная ответственность не наступала,— рассказывает Михаил Николаев, врач-анестезиолог-реаниматолог выездной бригады из Волгограда,— все заканчивается отписками правоохранительных органов, появляются какие-то нюансы, которые позволяют юридически не возбуждать уголовное дело. Последний раз на бригаду напали двое. Завязалась драка. Мы написали заявление в полицию. В свой выходной день всей бригаде пришлось ехать в прокуратуру, потом в суд… В итоге мы потратили кучу времени, которого у нас нет (я работаю пять дней в неделю плюс два-три ночных дежурства в неделю). Человек получил штраф — тысячу рублей. Года три назад нашего фельдшера шесть пьяных человек очень сильно избили в машине скорой помощи и машину всю разнесли. Он долго был на больничной койке, а эти люди не понесли вообще никакого наказания, хотя заявление было написано».
Потому что, как объясняет Михаил Андрочников, заместитель председателя профсоюза работников здравоохранения, если придать это огласке, сразу встанет вопрос об охране труда. Будут спрашивать с главного врача — как он обеспечивает безопасность труда сотрудников. Это минус в работе руководителя — последует проверка, административные взыскания, финансовые последствия для администрации. По этой же причине врачам иногда не выплачивают деньги за травму на производстве. Это же причина, почему профсоюзам так сложно собрать реальную статистику нападений на врачей. Но даже при всем желании главный врач не всегда может отстоять интересы своих сотрудников.
В этом году в Твери произошло нападение на фельдшера. Мужчина, которому вызывали скорую, ударил фельдшера рукой, потом камнем в лицо. Фельдшер получил закрытую черепно-мозговую травму, сотрясение мозга, травму левого глаза. Чем же все закончилось?
«Все закончилось хорошо,— говорит главный врач тверской скорой Алексей Мечетный.— Как именно? Ну они договорились. И ничего дальше не было. Дальнейшие комментарии только после разрешения пресс-службы Министерства здравоохранения».
В Севастополе пьяная пациентка избила вызванную женщину-фельдшера. «Мы не отслеживали, чем эта история закончилась,— комментирует главный врач Константин Тимченко,— через несколько месяцев фельдшер уволилась».
В середине августа в Тюмени пациент избил фельдшера. До сих пор проводится следственная проверка. «Следственные действия ведутся, но по тому, как это происходит, мы предполагаем, что до суда не дойдет,— рассказывает заместитель главного врача тюменской скорой Игорь Ярков.— Напишут, я предполагаю, нам причину, как обычно: отсутствие состава преступления или примирение сторон. Наши сотрудники работают в суточном режиме, у них нет времени ходить на все эти допросы, чтобы доводить все до суда. Это же очень длительный процесс».
«Угрозы и нападения происходят регулярно,— говорит фельдшер Мария Святынюк из Удмуртии.— Я убегаю в таких случаях, говорю: "Сейчас я принесу лекарство, оно у меня в машине" и бегу. Руководство нас защитить никак не пытается. Я говорю: почему мы ездим на вызовы одни? Это опасно и страшно. Мне отвечают: да что с тобой будет-то? А страшно — бери с собой на работу мужа. Полицию, когда вызываю, ждать приходится. И не всегда дозвонишься. Если это не в городе, а в районе происходит, то вообще не дозвонишься. Недавно у нас мужчина прямо в машине на женщину-фельдшера напал. Шофер пытался ее защитить, завязалась драка. Избитая фельдшер пыталась вызвать полицию — так и не дозвонились. Они этого мужчину вытолкали сами, в поле оставили и уехали».
В некоторых регионах тем не менее врачей пытаются защитить системно. В Москве по инициативе главного врача столичной скорой на подстанциях скорой помощи год назад был вывешен циркуляр, как вести себя в случае конфликта с пациентом. Среди рекомендаций: «Скажите себе: "Агрессия относится не ко мне", "Я компетентный специалист", "Я на своем месте", "Я выбираю не злиться"», «Сконцентрируйтесь на собственном дыхании». «Очень помогает, когда на тебя орут матом и замахиваются кулаком»,— мрачно шутят медики. Предприняли в Москве и кое-что посерьезней. Планшеты, с которыми медики ездят на вызовы, снабдили кнопкой «экстренный запрос о помощи». Но, по словам медиков, это работает плохо. Запрос поступает диспетчеру, он перезванивает, интересуется, что случилось, и решает — вызывать полицию или нет. Если на тебя идет человек с камнем, нет времени ждать, когда тебе перезвонят. Тревожные кнопки постепенно появляются на скорых в крупных городах. Но работает это только там, где вызов идет напрямую в полицию и она тут же приезжает. Так происходит, например, в Волгограде. В Красноярске на вызовы в общественных местах и на улице медработников сопровождает полиция. В Саратове ветераны УВД по своей инициативе открыли бесплатные курсы самообороны для врачей.
Единый механизм
В медицинских профсоюзах надеются, что ситуацию изменит долгожданный законопроект, зависший в Госдуме. «Обязательно надо вводить уголовную ответственность на таких же основаниях, что и для правоохранительных органов,— говорит Андрей Коновал.— Кроме того, мы настаиваем, что уголовная ответственность должна быть в том числе и за оскорбления врачей. Потому что это влияет на психологическое состояние сотрудников и соответственно на их работу. Также должна быть силовая система безопасности, чтобы по тревожной кнопке тут же приезжала мобильная бригада быстрого реагирования».
Некоторые врачи считают, что в администрациях станций скорой помощи должны работать юристы, которым по силам доводить дела в судах до победы. Правда, не очень понятно, как это будет работать, если администрации лечебных заведений делают все, чтобы скрыть нападения на своих врачей.
Пока же врачи пытаются обороняться самостоятельно — ездят на вызовы с перцовыми баллончиками, монтировками, даже травматическим оружием. Специально оговоренных правил, чем могут защищать себя врачи, нет. Но, как считает Андрей Коновал, тут всегда есть опасность быть обвиненным в превышении самообороны и самому получить срок. Именно это может случиться с подмосковным фельдшером, выстрелившим в пациента.
«Вооружиться можно любыми предметами,— пишет на сайте "Фельдшер.ру" врач московской скорой Александр Звягин.— Это может быть что угодно — молоток, дубинка, отвертка. Пока медиков не начало защищать государство, они вынуждены будут приобретать и носить с собой средства самообороны сами. По-другому пока никак. Закона, защищающего нас, нет. Нас загнали в угол. Мы вынуждены обороняться».