Новости
Для сотрудников бригад скорой помощи в Крыму закупят индивидуальные средства защиты – газовые баллончики и электрошокеры. Их оснастят также радиосвязью для связи с экстренными службами.
С июля Минздрав пообещал выделить деньги на покупку средств индивидуальной защиты. Как этот вопрос будет регламентирован и урегулирован, пока непонятно, но я буду стараться, чтобы у каждого медика были как минимум баллончик и шокер, сертифицированные согласно российским стандартам, – цитирует директора Крымского республиканского центра медицины катастроф и скорой медицинской помощи Сергея ОлефиренкоРИА «Новости – Крым».
По его словам, нападения на сотрудников скорой происходят регулярно, особенно на девушек, которые работают в паре или в одиночку.
До конца года врачи скорой помощи Крыма получат также возможность оперативно связываться с экстренными службами с помощью радиосвязи, которой уже оборудованы Симферополь, Бахчисарай и районы. Медики не будут зависеть от автомобильных телефонов. «Думаю, в течение года покроем Крым радиосвязью, и проблемы оперативно связаться с экстренными службами не будет», – пообещал Сергей Олефиренко.
Сергей Олефиренко заявил о необходимости урегулирования вопроса защиты медперсонала на законодательном уровне: «Два варианта – ужесточение нормативной базы, чтобы это были реальные сроки, реальная судимость, а второй вариант – средства индивидуальной защиты, что мы сделаем уже в этом году».
О необходимости усилить уголовную ответственность за причинение вреда здоровью врачей на служебном посту заявили 78% участников опроса, проведенного в феврале Общероссийским народным фронтом. Поскольку в законе не закреплено особое наказание за нападение на врача, число подобных случаев растет, считают 67% врачей и 42% пациентов.
Глава Минздрава рассказала, что нацпроект "Здравоохранение" направлен на интересы и нужды пациента, защиту его прав, внедрение самых современных технологий с учетом региональных особенностей России
Национальные проекты, стартовавшие в этом году, переформатируют всю систему общественного здоровья. Больше всего ожиданий у россиян связано с реализацией национального проекта "Здравоохранение". Ориентиры на интересы и нужды умного пациента, защита его прав, внедрение самых современных технологий с учетом региональных особенностей нашей страны и обучение врачей станут абсолютными приоритетами деятельности Министерства здравоохранения РФ и региональных властей в этой сфере на ближайшие шесть лет. О том, почему это сложно, но необходимо сделать, а также о хороших врачах, любви и бережности к пациентам в интервью порталу "Будущее России. Национальные проекты", оператором которого является информационное агентство ТАСС, рассказала министр здравоохранения РФ Вероника Скворцова.
— Вероника Игоревна, мы говорим с вами сегодня о национальных проектах "Здравоохранение" и "Демография", а точнее о тех десяти федеральных проектах в них, за реализацию которых отвечает Министерство здравоохранения РФ. В структуре финансирования всего здравоохранения не очень большую долю занимают нацпроекты, при этом мы понимаем, что они меняют всю идеологию системы охраны здоровья, а также подходы к выстраиванию всей системы. Давайте поговорим об этом.
У нас есть государственная программа "Развитие здравоохранения", в которой содержится большое количество ведомственных программ по всем приоритетным направлениям. Там, где необходимо было придать дополнительный стимул качественным изменениям, и понадобились национальные проекты.
— При этом вы говорили, что одним из самых важных для качественных изменений федеральным проектом является "Укрепление общественного здоровья”. Почему именно он?
— Тут я бы хотела отметить несколько моментов. Всем известно, что наибольший вклад в состояние здоровья вносит сам человек: то, как он ест, какую воду употребляет, как двигается, есть ли у него вредные привычки, насколько его поведение деструктивно или, наоборот, созидательно, и создает правильную платформу для сохранения здоровья на долгие годы.
Сам этот проект "Укрепление общественного здоровья" можно сравнить со вселенной, потому что здесь необходима и актуализация нормативной базы, и принятие новых законопроектов, ограничивающих вредные привычки, вводящих в том числе ограничения по возрасту, по месту распространения и торговли табака и алкоголя. В этом проекте заложена и национальная концепция здорового питания, устранение дефицита микронутриентов.
Скажем, вся Россия йододефицитна, и мы получаем в день в три-четыре раза меньше йода, чем необходимо для нормального функционирования человека.
— Идея всего федерального проекта в том, чтобы вовлечь человека и замотивировать его к заботе о своем здоровье. Как этого достичь?
— Для нас принципиально, чтобы здоровьесберегающая среда сопровождала все, что происходит в любом населенном пункте, городе, деревне.
Мы со своей стороны создаем для этого библиотеку лучших практик, связанных с паспортизацией здоровья в каждом населенном пункте, чтобы потом из накопленного опыта можно было выбирать программы формирования здорового образа жизни, наиболее соответствующие потребностям конкретного населенного пункта или района.
Главный принцип — территориальный, поэтому мы формируем сеть Центров общественного здоровья во всех регионах, исходя из соотношения "один центр на примерно 190-200 тысяч населения". Их задача — понимая ситуацию в каждом населенном пункте, корректировать популяционные риски в разных группах населения, в зависимости от социальных групп, возраста, пола и других факторов.
Очень важно находить в этом населенном пункте проактивные позитивные сообщества, это могут быть "серебряные" волонтеры, позитивные люди, которые хотят что-то хорошее вокруг себя распространять. Вместе с ними и необходимо внедрять и реализовать программы формирования здорового образа жизни.
Отдельная задача — создать среду, сберегающую здоровье, в трудовых коллективах. Тем более что в коллективе существенно быстрее правильные стереотипы прививаются, есть возможность создать среду, свободную от табака и алкоголя, обеспечить правильное питание, возможности для занятия спортом. Очень важно, чтобы работодатели, в том числе представители малого и среднего бизнеса, понимали, что при реализации такой политики производительность труда станет выше.
— Поведенческие алгоритмы закладываются с детства. В рамках национального проекта у Минздрава ведь запланирован большой блок работ, направленных на формирование правильных поведенческих паттернов у детей?
Чем раньше начата работа, тем лучше, с возраста осознания себя и на протяжении всего периода детства. Скажем, с трех до шести лет — это правила личной гигиены, понимание, что хорошо, что плохо, что вредит здоровью не только твоему, но и твоих мамы и папы, бабушки и дедушки.
Затем мы сейчас вместе с Министерством просвещения переформируем программы уроков ОБЖ, природоведения и уроков, связанных с биологией, социальным поведением. Необходимо в разных школьных предметах создать смысловые блоки, которые в зависимости от возрастных психологических особенностей детей формировали бы у них желание следовать правильным советам, а не отторгать их.
Поэтому весь этот проект федеральный, а мы сейчас говорим только про один из десяти, по сути должен сформировать такую систему ценностей гражданина России с раннего возраста, которая бы включала в себя здоровый образ жизни и освобождала человека для созидательного, творческого труда и самореализации.
Конечно, это не простой вопрос, потому как для того, чтобы человек хотел жить долго, быть здоровым, у него должен быть позитивный настрой. Он должен оптимистично смотреть в будущее, у него должно быть хорошее настроение, для этого работа должна быть интересной, после работы ему должно быть приятно возвращаться домой, должен быть досуг, хобби, общение с близкими. Если в нормы человеческой жизни заложить сразу правильные посылы, то человек просто не сможет по-другому, потому что это будет на самом глубинном, биологическом, природном уровне закреплено. Идея проекта в этом.
— Вместе с формированием этой идеи у нас еще изменится и парадигма здравоохранения. Как?
— Концепция медицинской помощи меняется во всем мире. Мы говорили сейчас о популяционной профилактике, связанной со здоровым образом жизни, а есть еще медицинская профилактика. Прошлое нашей медицины, еще 20-30 лет назад, было связано с лечением уже запущенных заболеваний. Они проявлялись тогда, когда человек уже плохо себя чувствовал, на поздних стадиях, если говорить про онкологические заболевания, то они были уже с метастазами. Когда я училась в институте, признаком онкологического заболевания считалась кахексия (состояние крайнего истощения организма, которое характеризуется слабостью, снижением веса, изменением психического состояния больного — прим. ред.).
Это медицина прошлого, сейчас мы понимаем, что кахексия — признак запущенного заболевания в четвертой стадии. Современная медицина направлена на раннее выявление благодаря профилактическим осмотрам, диспансеризациям, скринингам, когда можно реально проблему решить, не будет никаких последствий, человек может быть излечен.
Профилактические осмотры дают возможность либо полностью предотвратить, либо отсрочить развитие заболевания, изменив возраст дебюта. Это очень важно, потому что таким образом удлиняется "синусоида жизни", увеличивается ее продолжительность — в этом направлении мы и движемся.
Задача национального проекта — создать систему медицинской помощи в каждом регионе страны, чтобы из любого населенного пункта человек мог получить все три необходимых ему вида медицинской помощи: и в шаговой доступности, и экстренную помощь в "золотой час", и иметь доступ к высокотехнологической помощи. Это самое важное.
Причем с учетом, что 85 регионов не просто разные, они иногда имеют противоположные характеристики по развитию транспортной инфраструктуры, по соотношению сельского и городского населения, по демографическим особенностям, с точки зрения возрастной структуры, развития тех или иных заболеваний, климатическим условиям и так далее. Геоинформационная система позволяет облегчить регионам эту задачу.
— Основная цель национального проекта "Здравоохранение" — увеличение продолжительности жизни россиян к 2024 году до 78 лет и сокращение смертности людей. Как этого достичь с помощью федеральных проектов?
— Мы проанализировали, чем сейчас смертность в РФ отличается от смертности в тех странах, где уже люди живут больше 78 лет. Наиболее разнятся показатели смертности в трудоспособном возрасте, особенно в возрасте от 25 до 50 лет у мужчин.
Мы понимаем, что это предотвратимая смертность, она обусловлена, как правило, и вредными привычками, и отсутствием своевременной корректировки факторов риска. Нам нужно сделать так, чтобы артериальная гипертония или атеросклероз у мужчин не формировались в молодом возрасте — до 45 лет, а если они и сформировались, то не заканчивались бы сосудистой катастрофой.
Сейчас люди уходят преждевременно, когда они не должны уходить. Они не обращаются к врачам или обращаются только тогда, когда уже скорая помощь вывозит их по звонку соседей и очень часто уже в агонирующем состоянии, когда помочь эффективно невозможно.
Нам нужно через несколько лет количество смертей в год сократить на 230 тысяч, это очень серьезный вызов, осуществить такое резкое снижение числа смертей можно только комплексными мерами, популяционными и индивидуальными. Основная работа должна вестись по трем направлениям — сосудистая, онкологическая и детская патология.
Успех при этом зависит во многом от того, насколько эффективно работает первичная медико-санитарная помощь. Осознание этого и привело к формированию национального проекта "Здравоохранение" и особому месту в нем четырех смысловых федеральных проектов: "Развитие первичной медико-санитарной помощи", "Борьба с сердечно-сосудистыми заболеваниями", "Борьба с онкологическими заболеваниями" и "Развитие детского здравоохранения".
— А для чего нужны еще четыре федеральных проекта: "Цифровое здравоохранение", "Квалифицированные кадры", "Создание сети национальных медицинских исследовательских центров" и "Развитие экспорта медуслуг"?
— Это, по сути, обеспечивающие проекты. Во-первых, мы создаем сеть флагманов — Национальных медицинских исследовательских центров (НМИЦ), которые отвечают за создание профильных вертикально интегрированных систем. Так НМИЦ кардиологии Минздрава России связан со всеми кардиологическими подразделениями третьего уровня всех регионов и отвечает за осуществление клинических рекомендаций, протоколов, критериев качества, порядков оказания медицинской помощи, круглосуточно связан с телемедицинской системой.
Второй обеспечивающий федеральный проект — кадровый. Он позволит устранить диспропорции в отрасли, повысить уровень подготовки специалистов, которые уже сейчас должны соответствовать самым высоким профессиональным стандартам.
Третий обеспечивающий проект — цифровизация здравоохранения, без которой невозможно эффективно управлять отраслевыми процессами и ресурсами. Эта система работает и на каждого человека, делая его общение с системой здравоохранения более комфортным, понятным, прозрачным, а если нужно — дистанционным.
Это и телемедицина в самых разных опциях, и электронный документооборот, то есть огромное количество опций, которые меняют вообще суть системы здравоохранения. И четвертый проект — развитие экспорта медицинских услуг.
Все эти проекты являются частями единого целого, неразрывно связаны между собой: безусловно, чтобы реализовать смысловой проект, скажем, "Борьба с сосудистыми заболеваниями", нужно, чтобы эффективно работало первичное звено, все виды профилактики, предотвращающие сосудистую патологию, чтобы были кадры, и чтобы они были хорошо подготовлены, чтобы работала телемедицина, в том числе и по скорой помощи, и по санавиации, и связь с региональными центрами, и внутри региональной сети, и так далее, и так далее.
— Похоже, еще для этого нужен умный пациент. Насколько успех лечения зависит от самого пациента?
— Обязательно. Умный пациент, который будет следовать правильным посылам здорового образа жизни и будет лично заинтересован в том, чтобы сохранять свое здоровье. Во-первых, одно и то же заболевание люди переносят по-разному, в том числе в зависимости от психоэмоционального настроя и волевой установки. Человек, который хочет выздороветь, имеет намного больше шансов выздороветь, чем тот, кто перестает внутри себя бороться, это очевидно.
Второй важный момент: хороший врач дает правильные советы, но следовать им может только сам человек. Если у пациента высокая приверженность рекомендациям врача, естественно, его ожидают лучшие результаты, чем того, кто один раз таблетку принял, а в другой раз забыл принять. Или, скажем, если человек принимает определенные препараты, нужно понимать, что на этом фоне даже фужер шампанского недопустим, потому что это может или инактивировать действие лекарства, или даже вызвать побочное действие.
Нам очень важно, чтобы пациент был не пассивным участником патерналистского процесса, а чтобы он стал равноправным партнером в заботе о своем здоровье.
— При этом пациент ждет, что врач будет вежлив, тактичен, корректен и будет проявлять участие. Эмпатии можно научить?
Хороший врач — это тот человек, который своего пациента чувствует практически как себя. Более того, когда пациент оказывается в критических ситуациях, врач должен уметь на уровне своей души, глубоких эмоций, соединиться с ним в одно целое, и только тогда он сможет помочь человеку пережить критическую ситуацию.
Это я говорю с полным пониманием дела, потому что всю жизнь в отрасли и создавала нейрореанимацию, первую в нашей стране, возглавляла ее.
Очень важно, и мы над этим работаем, чтобы с первого курса преподавались этика и деонтология (раздел этики, учение о проблемах морали и нравственности — прим. ред.). С погружением студента в клинические дисциплины на каждой кафедре преподавались особые блоки, направленные на то, как выйти на контакт с самим пациентом, с его родственниками, как обсуждать сложные темы, сообщать плохие новости, как не травмировать пациента и как выходить из конфликтных ситуаций.
Ведь совершенно очевидно, что когда человек болен, ему страшно, он может вести себя агрессивно, быть раздраженным. Хороший врач должен это воспринимать как часть болезни, никогда не позволять себе в подобные эмоциональные конфликты включаться и всегда действовать в интересах пациента.
— Как в этой ситуации быть с профессиональным выгоранием?
— Я 18 лет работала в реанимации — за это время кто-то отфильтровывался. Это сложная работа, особенно когда поначалу нежная душа получает ранения от вида человеческой смерти, когда помочь не удается. Остаются те врачи, у кого выгорания нет, и я хочу на это обратить внимание.
Даже двух простуд одинаковых не бывает, не говоря уже о сложных патологиях, которые переплетаются с разными анамнезами, разными историями жизни.
Каждая история болезни — это каждый раз новая загадка или как новая партия в шахматы, кроме того, это новый человек со своей психикой и эмоциями, который входит с тобой в контакт, и это абсолютно неповторимый индивидуальный психологический опыт.
Поэтому при наличии большой любви к своей профессии современный врач должен быть в постоянном развитии. Эмоции никогда не уходят, они могут застыть на время работы, потому что нельзя давать им волю в ответственный момент, но потом возвращаются — человек всегда живой.
Человек, постоянно развивающийся эмоционально и интеллектуально, никогда не устанет, не потеряет остроту восприятия, у него не будет этого выгорания.
— А как меняются отношения между врачом и пациентом?
— Очень важно, чтобы к пациенту не было "массового" отношения, вся система должна быть изменена и перестроена на индивидуализированный подход. В идеале необходимо, чтобы каждый пациент имел мобильный телефон страхового представителя и своего лечащего врача, и мог в любой момент позвонить, посоветоваться, чтобы это не безликий был контакт, а чтобы человек с человеком общался. Вот это очень важно, и я так думаю, что мы к этому придем.
— Ликвидация кадрового дефицита решит эту проблему?
— Дело здесь не только в том, сколько нужно врачей, у нас их не меньше, чем в странах Западной Европы. Просто они по-другому распределены внутри отрасли, и нацпроект нам позволит минимизировать дисбалансы из-за того, что некоторые врачебные специальности считаются менее престижными.
Во всех странах, во всех системах здравоохранения правильно начинать свой путь с лечащего врача в первичном звене, это тот базис, без которого дальше человек уже в стационарах работать не может, потому что именно это обучает врачеванию. А потом уже, пожалуйста, если ты хочешь продвигаться в какой-то специализированной отрасли, у тебя есть такая возможность. Все хорошие специалисты через это проходили.
Мы большое внимание уделяем ранней профориентации и уже с 7-8 класса выявляем детей, которые склонны к изучению медицины. В регионах формируем предуниверсариумы и биомедицинские классы, которые помогают студентам достаточно легко проходить через первые два курса медицинского вуза, когда и происходит основной отсев.
— Давайте поговорим о конкретных этапах реализации национального проекта "Здравоохранение". В федеральном проекте "Борьба с онкологическими заболеваниями" запланировано обновление клинических рекомендаций для лечения разных видов рака. У нас также есть дополнительное финансирование на препараты для химиотерапии. При этом специалисты в регионах привыкли лечить старыми схемами. Что с этим делать?
— Это самое сложное. Можно многие процессы ускорить: закупки, обновление аппаратуры, логистику. Интеллектуальные и эмоциональные процессы у людей медленные. Именно поэтому нам и нужны в рамках профессиональных сообществ медицинских лидеры, самые сильные в стране академические школы, которые находятся в Национальных исследовательских медицинских центрах, чтобы они внутри своих ассоциаций, кардиологических, неврологических, хирургических, онкологических, работали со своим профессиональным сообществом.
Это должны быть семинары, конференции, интересные конгрессы, обмен опытом, ведь и клинические рекомендации по любому профилю всегда принимаются консенсусно. Чтобы упростить процесс внедрения клинических рекомендаций, в них введен отдельный раздел —–"критерии качества".
Это те реперные точки, которые влияют на исход заболевания, поэтому на них должны ориентироваться все врачи. Сложная тема, сложно исполнить, но другого пути нет, хотя и очевидно, что это сделать за секунду невозможно.
На этом построена сейчас вся система непрерывного образования и система допуска к профессиональной деятельности — аккредитация. Мы начали проводить аккредитацию выпускников медицинских вузов с 2016 года. С прошлого года к ним присоединились и выпускники медицинских колледжей.
В этом году начинают аккредитовываться выпускники ординатуры по базовым специальностям, необходимым для реализации национального проекта "Здравоохранение". Соответственно, через год и все остальные присоединятся.
Вся армия врачей и среднего персонала будет подключена к аккредитации. Мы будем видеть каждого специалиста в системе, его профессиональное портфолио, опыт, участие в конференциях и семинарах, его успехи в непрерывном медицинском образовании.
— Национальные проекты ориентированы на качественные изменения. У нас есть проект "Бережливые поликлиники", но, насколько я знаю, Минздрав не планирует на этом останавливаться.
— Опыт "бережливых" поликлиник оказался очень ярким и позитивным. Неслучайно, мы начинали буквально с шести поликлиник в трех регионах, а сейчас их более 2 тыс. поликлиник в 82 регионах.
Совершенно очевидно, что нам нужны эти технологии в любой медицинской организации, в том числе в стационарах, круглосуточных и дневных. Нас радует, что сами регионы проявляют инициативу — Областная больница им. Н.А. Семашко в Рязани, к примеру.
В Москве у нас два федеральных центра — НМИЦ онкологии им. Блохина и НМИЦ кардиологии — реализуют проект "бережливого стационара".
Это позволяет сокращать время на комплексное обследование и ожидание врачей и процедур. В онкоцентре теперь через оперблок проходит в два раза больше пациентов, потому что введена логистика подготовки всей компонентной базы для каждого пациента уже на стадии планирования операции. Специалисты сейчас недоумевают, как они раньше работали по-другому. В консультативно-диагностическом центре получили тот же результат — сокращение очередей, времени ожидания в три-пять раз. Это великое дело, с учетом сложного контингента пациентов.
То же самое происходит в кардиоцентре. Другого пути у нас нет.
— Еще одно качественное изменение в рамках нацпроекта "Здравоохранение" — развитие системы защиты прав пациентов. Как это будет работать?
— Нужно понимать, что все это формируется в системе ОМС. Сам фонд ОМС — уникальная система, абсолютно отличающаяся от любых других социальных фондов. Это — автономная солидарная система, которая обеспечивает всеобщий охват медицинской помощью.
Человек только рождается, у него еще свидетельства о рождении нет, а он уже в ОМС, и всю жизнь он в ОМС. Более того, сейчас в ОМС входят уже 95% всего объема медицинской помощи и всех имеющихся современных медицинских услуг (более 10 тысяч), то есть это система, которая обеспечивает социальное равенство при реализации права каждого человека на сохранение здоровья. Это очень важно.
В рамках нацпроекта у нас в каждом регионе будет открыт офис по защите прав пациента. Каждый раз, когда намечается недопонимание у пациента с врачом или с организатором здравоохранения, страховые представители будут помогать разрешать эту ситуацию. Их задача — защитить права пациента.
— Многие пациенты не идут на диспансеризацию, потому что боятся, что у них что-нибудь найдут. При этом, по данным фонда ОМС, примерно треть пациентов, которым впервые диагностировали рак, выпадают из поля зрения ОМС, то есть фактически не лечатся. Что делать, чтобы этого не происходило?
— Это ошибка тех медработников, которые не сумели при объявлении диагноза найти такие слова, которые бы направили пациента. Задача врача — не пугать, а сказать о том, что все, что было раньше неизлечимо, сейчас излечимо, нужно просто вовремя и правильно прийти на диагностику и лечение. Чтобы пациенты своевременно приходили, нам необходимо усовершенствовать систему онкопомощи в стране. Сейчас ситуация в регионах очень разная. Есть регионы с сильной онкологической службой, но большинство имеют проблемы и иногда диагностируют онкозаболевание так, как это было принято 20-30 лет назад — на основе одной только морфологии. Наша задача — сделать так, чтобы была возможность везде, в каждом центре амбулаторной онкопомощи, провести и иммуногистохимические, и генетические исследования.
Ведь первая и вторая стадии онкологического заболевания эффективно лечатся, третья еще хорошо лечится, но вот дальше нужны особые усилия, а прогноз может быть разным. Переход от одной стадии к другой может произойти за несколько дней. Поэтому самое главное — рано выявить заболевание. Все врачи первичного звена у нас прошли обучение по всеобщей онконастороженности, регионы создают межрайонные амбулаторные онкоцентры, где есть все оборудование для диагностики.
Следующий момент: мы должны понимать уже на основе поставленного диагноза, где можно эффективно помочь этому человеку. Базовые мощности для лечения самых распространенных онкозаболеваний должны быть в каждом регионе, в региональном онкологическом диспансере. Радионуклидные технологии должны быть доступны на окружном уровне. Самые сложные технологии ядерной медицины, которые не всем пациентам нужны, но при определенных локализациях и особенностях опухоли они необходимы, создаются на национальном, на федеральном уровне. Система должна работать так.
В настоящее время в Москве работают три такие бригады
Бригады скорой помощи для людей в состоянии опьянения могут появиться в регионах - с таким предложением намерен обратиться главный психиатр-нарколог Минздрава, президент Московского научно-практического центра наркологии Евгений Брюн к Министерству здравоохранения РФ.
"Мы обслуживаем роддома и больницы Москвы по их запросу.
Рожают и наркоманки, так что работаем. Результат таков — за год мы не потеряли ни одного пациента. Сейчас собираемся предложить этот опыт Минздраву для возможного распространения в регионах. Надеемся, министерство утвердит такой проект", - сказал Брюн в интервью "Известиям".
Он уточнил, что сейчас в Москве работают три бригады. "Если будет большая потребность — увеличим количество бригад", - подчеркнул главный нарколог.
Самая низкая зарплата врача была обнаружена в Костроме - от 23 тысяч рублей в месяц. А в Мордовии врач получает в среднем 30 тысяч, сообщил заместитель главврача республиканской Станции скорой медицинской помощи Владимир Паршин. Далее пошли более щедрые заработные платы. От 46,7 тысячи рублей в Саратовской области до 74,5 тысячи рублей в Екатеринбурге. Разница между самой низкой и высокой зарплатой врача - более трех раз.
У фельдшеров разброс по регионам почти такой же - чуть меньше трех раз. От 16,8 тысячи в Костроме до 47,2 тысячи в Екатеринбурге.
У водителей "скорой", как правило, самая низкая заработные платы в бригаде: от 18 тысяч в Вологодской области до 37 тысяч рублей в месяц в Екатеринбурге. Но разрыв по регионам здесь укладывается в два раза.
400 рублей за шесть дней
Размер зарплат зависит от многих показателей - от категории специалиста, стажа работы на "скорой", коэффициента участия, который зависит от количества вызовов, качества обслуживания (поступают ли на бригаду жалобы или нет, вовремя ли обслужен вызов. Доплачивают за вредность, за праздничные дни, ночные дежурства, есть стимулирующая надбавка за качество работы, оплата по внутреннему совместительству.
По информации Волгоградского облздрава, 55 процентов зарплаты на их "скорых" приходится на оклад, 30 процентов - это премия за достижение конкретных результатов и 15 процентов - компенсация в зависимости от условий труда. Эти принципы действует практически везде.
Но есть и местные особенности. С этого года в Пензе произошли изменения в структуре заработных плат членов бригад скорой помощи. Доля выплат по окладам выросла до 55-60 процентов за счет сокращения доли выплат компенсационного характера (минус 10-15 процентов) и стимулирующего (минус 30 процентов). В новой системе, например, не предусмотрена надбавка за непрерывный стаж.
Медики Кемеровской области в Яшкинском районе рассказали, что у них была шкала, по которой работники с большим стажем получали надбавку до 80 процентов. Теперь и фельдшер, отработавший 40 лет, и молодой специалист с трехлетним стажем абсолютно равны: у обоих по 30 процентов.А в Екатеринбурге люди недовольны неадекватной, на их взгляд, компенсацией сокращения отпуска. Раньше, по их словам, им давали шесть дополнительных дней к ежегодному отпуску "за вредность".

Отпуск у сотрудников "скорой" был 38 дней. Сейчас - 32 дня. По словам сотрудников, шесть дней отпуска были монетизированы ежемесячной добавкой к заработной плате в 400 рублей.
В Ульяновской области обратили внимание на значительную разницу оплаты труда сотрудников на "скорой" и "неотложной" помощи. Об этом "РГ" рассказали в одной из сельских "неотложек", с которой сняли статус "скорой" как раз после введения надбавок. Фельдшер в сельской "неотложке" зарабатывает около 30 тысяч рублей в месяц. А у некоторых водителей выплаты настолько маленькие, что их приходится "дотягивать" до уровня минимального размера оплаты труда.
К месяцу добавили 60 часов
Сотрудник ульяновской сельской "неотложки" в приватной беседе рассказал, что у них есть план по количеству вызовов. От его выполнения зависят стимулирующие выплаты. Наш собеседник уверял: чтобы выполнить план, фельдшерам иногда приходится заниматься приписками.
Зарплата у медиков на "скорой", добавили в Хабаровске, помимо всего прочего, зависит от количества отработанных смен. "Большинство медработников трудятся на полторы-две ставки. Одна ставка - 7-8 дежурных смен в месяц. Полторы - это 60 дополнительных рабочих часов, которые врач и фельдшер отрывает от своего времени отдыха", - рассказал замглавврача по медицинской части станции скорой медпомощи Хабаровска Андрей Духовный.
Этот труд на износ дает "возможность хабаровскому фельдшеру получить в среднем 60 тысяч в месяц, у врачей начисления несколько больше". Меньший "навар" при такой же ситуации - в Орловской области. "По статистике, на нашей станции средний медперсонал получает около 30 тысяч рублей в месяц, - рассказал фельдшер Дмитрий Серегин. - Но живем-то мы на "чистую" зарплату и таких сумм, как в отчетах, не видим. Молодые фельдшеры, работая на полторы ставки, получают на руки 20-22 тысячи рублей. Через пять лет прибавляется доплата за стаж. Плюсуем еще до тысячи рублей. Лично у меня за счет стажа и категории "чистыми" выходит за полторы ставки тысяч 25-26".
О том, что работают на износ, говорили и в Иркутской области. Многие медики совмещают работу на "скорой" с работой в больнице: "с суток - в смену".
В Кемеровской области члены бригады скорой помощи в Яшкинском районе тоже работают за двоих. Но не только потому, что хотят заработать побольше, а - по необходимости. Но тут с оплатой не все ладно. По факту бригада состоит из водителя и фельдшера. Зарплата первого - 16-18 тысяч рублей, второго - 25 тысяч. Поскольку второго фельдшера в бригаде нет (дефицит кадров), один работает за двоих, получая до 45-50 тысяч. Но! Стимулирующая надбавка полагается только на одну ставку, вторая - "голая".
Вернули 3,5 миллиона
Тем не менее в этом году зарплата у яшкинских работников "скорой" стабилизировалась. А до этого, после проведения спецоценки условий труда (не в пользу работников), ситуация была хуже. Молодые специалисты получали 15-16 тысяч рублей, а фельдшеры со стажем - по 20 тысяч. Пришлось судиться за право на стимулирующие выплаты за вредность (их свели к минимуму).
К слову, факты необоснованной отмены доплат в 2018 году выявили на станциях скорой медицинской помощи и в других кемеровских районных больницах. По требованию отраслевого профсоюза были восстановлены права около 2,7 тысячи работников, которым выплатили 3,5 миллиона рублей.
Пытаются изменить ситуацию в Мордовии. Вот что об этом рассказал "РГ" замглавврача республиканской Станции скорой медицинской помощи Владимир Паршин: "В последние годы зарплата наших сотрудников немного подросла, но несущественно. Базовые оклады остались низкими: у водителя - 2,5 тысячи рублей, к ним плюсуют все начисления. Понятно, что если в Москве, к примеру, базовая ставка 10 тысяч, то итоговая зарплата будет совсем другой, хотя работу они выполняют одну и ту же".
Медики несколько раз говорили, что надо пересмотреть систему оплаты. "Мы предлагали перейти на единую тарифную сетку, - пояснил Паршин. - Но все осталось по-прежнему". А нагрузка, по его словам, на "скорую" возросла. Население стареет, число амбулаторий после оптимизации сократилось, поэтому пенсионеры вместо ожидания в очереди предпочитают вызвать "скорую".
В салоне - 36 градусов жары
Конечно, в большинстве исследованных регионов - а их пятнадцать - зарплаты периодически повышают.
Главврач Саратовской городской станции "скорой" Олег Андрущенко сообщил, что с 2016 года идет прибавка, в результате зарплата выросла более чем в полтора раза - до 46,7 тысячи. За три года в Ростовской области зарплата врачей на "скорой" увеличилась на 40 процентов. В Екатеринбурге их подняли в июле 2018 года. С 1 января этого года на 5 процентов зарплаты поднялись и в Калмыкии.
А вот в Петрозаводске, по словам главного врача больницы скорой медицинской помощи Алексея Хейфеца, зарплата оставалась неизменной с 2012 года. Ее повысили, исполняя майские указы президента. В Вологодской области с 2013 года врачи стали получать почти на 80 процентов больше.
Но не всем так повезло. Фельдшер из Орловской области Дмитрий Серегин работает с 2012 года и уверяет, что не заметил рост окладов. "По-моему, - говорит он, - с учетом физического и психоэмоционального напряжения зарплата медиков на "скорой" должна быть более чем на 100 процентов больше средней по региону. Последний мой выезд перед отпуском был при температуре 36 градусов в салоне. В такой жаре ты еще тащишь носилки - бывает, вокруг пациента одни женщины…"
Халаты и запчасти: заплати сам
Помимо низких окладов работников "скорой" в некоторых регионах остро стоит вопрос безопасности, дефицита кадров, ремонта машин и одежды.
Лет пять назад, после вопиющих случаев нападения на бригады "скорой" в Кузбассе, им выдали электрошокеры. Но, как сказали медики из Яшкино, по совету прокуратуры их пришлось сдать. Если придется применять шокеры против буйного пациента с сердечным заболеванием, потом будет сложно что-либо доказать. Остро ощущается отсутствие медвытрезвителей и напарников (вдвоем фельдшерам иметь дело с проблемным контингентом было бы не так страшно).
Похожая ситуация в Ростове-на-Дону. По словам врачей "скорой", часто их пациентами становятся люди "с улицы" с сильным опьянением. Они дебоширят, набрасываются с кулаками. Примерно раз в сутки и хабаровским медикам приходится вызывать наряд полиции. В Екатеринбурге в прошлом году зафиксировано 28 случаев противоправных действий, после которых 9 докторам потребовалась медпомощь с оформлением больничных. За 5 месяцев этого года было уже 14 случаев нападения на "скорую".
Ростовские медики просят включить в состав бригады полицейского, хотя бы на ночные дежурства. А мордовские - приравнять их к госслужащим. Но и этого пока не произошло.
Еще одна проблема - дефицит кадров. О ней говорили в Хабаровске. В Саратовской области ее вообще считают одной их главных. Ведь врачами "скорая" обеспечена лишь на 40 процентов, средним медперсоналом на 50, водителями на 65 процентов. В Орловской области не хватает 30-40 процентов специалистов, по врачам - около 50 процентов, с водителями тоже проблемы… Весной провели реорганизацию: городской станции добавили сельский район - 70 тысяч пациентов. Зарплаты не подняли, хотя нагрузка на бригады выросла: "в город" перевелась лишь половина медиков из бывшей районной скорой, потеряв в итоге "сельские" и "чернобыльские" доплаты.
В Петрозаводске проблему нехватки врачей решают за счет специалистов из других регионов. Им компенсируют частично съем квартиры - 9 тысяч рублей в месяц. Но и здесь не так все просто. Чтобы получать северную надбавку и районный коэффициент (плюс 65 процентов к окладу), они должны отработать в Карелии несколько лет. Пока эта проблема не решена: приезжие получают меньше, чем местные медики.
Есть сложности с одеждой и ремонтом машин. В Кемеровской области жаловались, что бригадам не выдают форму. А по нормам нужно два летних костюма, теплые куртки, обувь. Покупают сами. Только летний комплект стоит от 1,5 тысячи рублей. В Иркутске вопрос журналиста про обеспечение одеждой вызвал недоумение. Здесь всегда обходятся своими силами. Многие даже белые халаты покупают за свой счет.
Иркутские водители также жаловались, что ремонт часто приходится делать своими силами. На него и запчасти средства не выделяют и в Яшкинском районе Кемеровской области. Рации в машинах тоже сломаны. Бригады пользуются личными мобильниками. Расходы на связь им не компенсируют.
Подготовили Виталий Ахмеров, Ирина Варламова, Валентина Зотикова, Андрей Куликов, Руслан Мельников, Роман Мерзляков, Сергей Панасенко, Юлия Потапова, Наталья Саванкова, Анна Скудаева, Татьяна Ткачёва, Александр Филимоненко, Светлана Цыганкова, Ирина Штерман
Новое исследование ученых Кембриджского университета показывает, что в пожилом возрасте слишком много физических упражнений не бывает. Исследование, которое включало почти 15000 граждан Великобритании, показало, что у физически активных людей, увеличивавших длительность упражнений, риск преждевременной смерти снижался почти вдвое. Научная работа была опубликована в British Medical Journal.
Ученые проанализировали данные 14599 мужчин и женщин в возрасте от 40 до 79 лет, состояние здоровья которых было исследовано в период между 1993 и 1997 годами, после чего они находились под наблюдением до 2016 года. Результаты показали, что более высокие уровни физической активности и ее увеличение с течением времени были связаны с увеличением и продолжительности жизни.
Исследователи обнаружили, что у людей, которые не были активны физически в начале исследования, но со временем стали выполнять норму физической активности ВОЗ в150 минут в неделю, риск смерти от любых причин снижался на 24%, риск смерти от сердечно-сосудистых заболеваний – на 29%, а риск смерти от рака – на 11% по сравнению с показателями малоподвижных людей. Такого результата можно достигнуть, делая около 20 минут упражнений каждый день или по 30 минут пять раз в неделю.
Но лучшие результаты оказались у тех, кто в среднем уделял физической активности 300-450 минут в неделю – от 42 минут в день. По данным исследования, у таких участников риск ранней смерти снижался на 42%. Физическая активность включала в себя физическую деятельность на работе, ходьбу, катание на велосипеде и занятия спортом. При этом исследование показало, что люди могут получить существенную пользу для здоровья независимо от того, сколько упражнений они делали ранее.
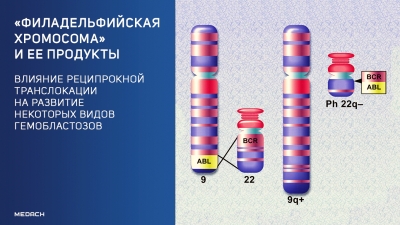
Одними из наиболее агрессивных злокачественных новообразований человека были и остаются гемобластозы — опухоли кроветворной ткани. Своеобразным и наиболее изученным маркером некоторых гемобластозов, а чаще всего хронического миелоидного лейкоза, является «филадельфийская хромосома» — продукт реципрокной транслокации участков хромосом, происходящей без потери генетического материала и с образованием химерных белковых продуктов. В этом материале расскажем о происхождении известной многим «филадельфийской хромосомы» и других транслокаций, приводящих к формированию неопластических процессов в красном костном мозге.
«Филадельфийская хромосома» — это результат транслокации участков 9 и 22 хромосом, не приводящей к потере генетического материала. Вариант такой хромосомной перестройки был открыт в 1960 году в ходе изучения этиологии множества случаев хронического миелоидного лейкоза (ХМЛ). Ассоциированные с данной транслокацией гемобластозы (95 % от общего числа) стали обозначаться как Ph+, но важность открытия заключается не столько в обнаружении собственно транслокации. Функциональная активность данной хромосомной перестройки обусловливается слиянием участков нормальных генов с формированием химерных генов и их белковых продуктов.
Наиболее часто слиянию с другими генами подвергается ген BCR. Причины этого пока не ясны, однако предполагается, что это связано с локализацией BCR в нестабильном участке 9 хромосомы. Этот участок наиболее часто подвергается поломкам в метафазе ввиду репликативного стресса, и транслокация является одним из вариантов такой поломки. Хотя слияние BCR с другими генами было обнаружено и в солидных опухолях внутренних органов, функционально активные химерные белки — продукты слившихся генов — отмечаются исключительно в различных вариантах гемобластозов [1].
Наиболее часто в ткани красного костного мозга при гемобластозах обнаруживается функционально активный химерный белок BCR/ABL — продукт слияния генов BCR и ABL1. Ген BCR/ABL1 включает в себя участки обоих слившихся генов-партнеров в разных вариантах. Наиболее распространенным, особенно среди случаев хронического миелоидного лейкоза, является вариант p210 — слияние экзонов 13 и 14 от BCR с экзоном 1 от ABL. Каждый из структурных вариантов белка BCR/ABL активирует различные сигнальные пути, которые при этом могут иметь только внутриклеточную локализацию (в связи с цитоплазматической локализацией химерных белков). Так, вариант p210 стойко ассоциирован с активацией киназ STAT5 и MAPK [2].
Активация этих и других сигнальных путей ведет к повышению выживаемости опухолевой клетки и скорости ее пролиферации, что обеспечивает агрессивный характер ассоциированных гемобластозов. Наиболее часто химерные гены, образованные в результате слияния BCR, обнаруживаются при хроническом миелоидном лейкозе, остром лимфобластном лейкозе, остром миелобластном лейкозе, истинной полицитемии [1].
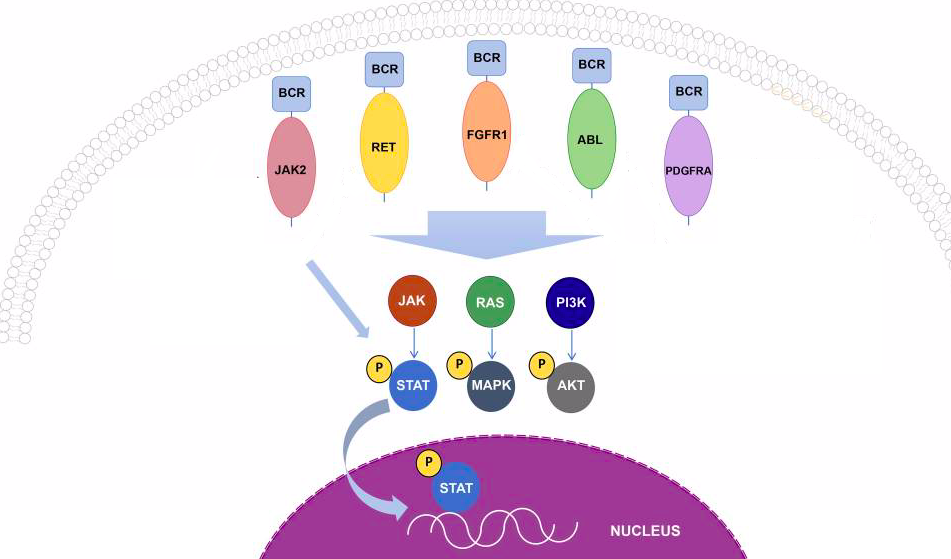
Рисунок 1 | Каскады киназ, ассоциированные с различными слияниями гена BCR.
Интересно, что любой из структурных вариантов гена BCR/ABL1 предполагает расположение BCR в качестве N-концевого участка и ABL — как С-концевого участка. Все варианты химерных генов также включают домен спиральной катушки с участками BCR и функционально активный домен с участками ABL. Предполагается, что домен спиральной катушки от BCR вызывает димеризацию ABL, что модулирует его функциональную активность — именно поэтому лечение Ph+ хронического миелоидного лейкоза основано на ингибировании функции ABL [1].
Встречаются и варианты слияния BCR с другими генами. Реже, чем в случае «филадельфийской хромосомы», BCR обнаруживается в ассоциации с FGFR1, PDGFRA, RET и JAK2. Такие транслокации встречаются при различных гемобластозах относительно редко, но клинические данные свидетельствуют о том, что пациенты, несущие данные мутации, должны получать дополнительную персонализированную таргетную терапию. Важным способом определения этой и других транслокаций, ассоциированных с развитием гемобластозов, стали различные методы секвенирования (о них мы писали в этом материале — https://medach.pro/post/1858). К настоящему моменту определено более 500 онкогенных транслокаций, благодаря чему стала возможна по-настоящему персонализированная медицина ассоциированных с ними клинических состояний.
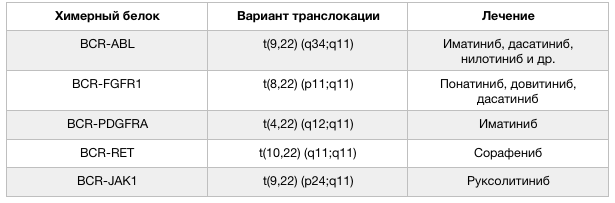
Рисунок 2 | Варианты транслокации с участием гена BCR и лечение гемобластозов, ассоциированных с такими транслокациями [1].
Открытие химерного белка BCR/ABL позволило предложить новые методы лечения пациентов с гемобластозами, в первую очередь — с хроническим миелоидным лейкозом и острым лимфобластным лейкозом. В типичных случаях для лечения ХМЛ использовали интерферон альфа, гидроксикарбамид и бусульфан, однако применение этих препаратов не позволяло добиться полного цитогенетического ответа. В 1996 году был разработан иматиниб — ингибитор ABL, используемый для лечения Ph+ ХМЛ. Его внедрение в клиническую практику привело к существенному удлинению ремиссий хронического миелоидного лейкоза и позволило чаще добиваться значительного гематологического и цитогенетического ответа у большинства пациентов. Вслед за этим последовало открытие ингибиторов тирозинкиназ второго и третьего поколений: к ним относятся такие препараты, как дазатиниб, нилотиниб, босутиниб. Внедрение данных средств позволило увеличить ожидаемую продолжительность жизни пациентов с хроническим миелоидным лейкозом на 3–7 лет [3].
Использование иматиниба и других ингибиторов тирозинкиназ вскоре стало сопровождаться формированием лекарственной резистентности. Наиболее часто такая резистентность связана с формированием мутации T315I. Данная мутация ассоциирована со снижением аффинитета киназных ингибиторов и способна восстанавливать утраченный лейкемогенный потенциал BCR/ABL. Пациентам, несущим такую мутацию, мало помогает таргетная терапия ингибиторами тирозинкиназ, поэтому в настоящее время ведется активный поиск средств, способных обходить действие T315I [4].
Одним из препаратов, обладающих таким потенциалом, является таксодион, полученный из хвойного растения — болотного кипариса (Taxodium distichum). В экспериментах этот препарат в значительной степени индуцирует апоптоз ассоциированных с миелогенными лейкемиями клеток, положительных в отношении гена BCR/ABL. Такcодион снижает активность III митохондриального комплекса дыхательной цепи, что приводит к выработке активных форм кислорода, накопление которых ведет к индукции гибели опухолевых клеток. Таким образом, таксодион имеет большой потенциал как противоопухолевое средство с высокой эффективностью в отношении клеток с BCR/ABL, которое способно функционировать при наличии мутации T315I [5].
Таким образом, «филадельфийская хромосома» раскрывается для нас с новой стороны: становятся известны причины формирования дефекта и следствия его наличия. На сегодняшний день научный поиск в отношении BCR/ABL и других транслокаций значительно продвинулся, что отразилось на продолжительности и качестве жизни пациентов с гемобластозами, однако нельзя заявлять, что патогенез этих злокачественных новообразований полностью изучен. По-прежнему требуются исследования и разработки, способные нивелировать все современные проблемы фармакорезистентности, а возможно и повысить эффективность лечения различных форм гемобластозов.
Разработанный профессиональным сообществом новый порядок организации медицинской реабилитации предполагает европейский подход к этому процессу. Врач по физической реабилитационной медицине должен иметь компетенции по основным клиническим направлениям (неврология, травматология-ортопедия, кардиология, соматическая патология) и являться лечащим врачом пациента. Это предполагает серьезные изменения в системе подготовки специалистов.
Об этом сообщил заведующий отделением медицинской реабилитации НМИЦ ТО им. Н.Н. Приорова, профессор кафедры медицинской реабилитации РНИМУ им. Н.Н. Пирогова, зампред Союза реабилитологов России Михаил Цыкунов в рамках Евразийского ортопедического форума, состоявшегося 28–29 июня.
«Работа над новой редакцией порядка идет уже около трех лет. В России по действующему порядку есть врач-клиницист, если говорить о патологии опорно-двигательного аппарата, то это травматолог-ортопед, который определяет двигательный режим, использование ортезов, корсетов, другого оснащения и передает назначения специалисту по реабилитации, который ведет пациента. В европейской модели врач по физической реабилитационной медицине имеет достаточную компетенцию, чтобы решать все самостоятельно – это экономит и время, и средства. Сейчас мы хотим приблизиться к такой модели», – пояснил Михаил Цыкунов.
В последний раз порядок организации медицинской реабилитации обновлялся в 2012 г. (приказ Минздрава № 1705н от 29 декабря 2012 г.). Новый порядок вступит в силу с марта 2020 г. К этому времени в каждой медицинской организации хотя бы один доктор должен получить сертификат врача физической и реабилитационной медицины, чтобы ЛПУ могло получить лицензию. Профессиональный стандарт новой специальности «специалист по медицинской реабилитации» был утвержден в сентябре 2018 г. (приказ Минтруда России от 03.09.2018 № 572Н).
Уже подготовлены профессиональные стандарты членов мультидисциплинарной реабилитационной бригады, в том числе специалиста по физической реабилитации, специалиста по эргореабилитации, медицинского психолога, медсестры по медицинской реабилитации. «Так как пока у нас таких специалистов нет, будет предусмотрен переходный период. С мая этого года началась подготовка преподавателей аккредитованных вузов по физической и реабилитационной медицине. С сентября 2020 года предполагается открытие ординатуры по этой специальности. Будет и программа переподготовки действующих специалистов. Скажем, если травматолог хочет заниматься реабилитацией, он должен пройти подготовку с дополнительными компетенциями по неврологии, функциональной и лучевой диагностике, физиотерапии, лечебной физкультуре и ряду других дисциплин», – сообщил эксперт.